Enfermedades cardiovasculares para niños
Datos para niños Enfermedades cardiovasculares |
||
|---|---|---|
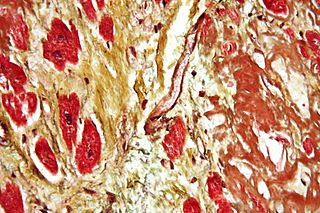 Micrografía de un corazón con fibrosis (amarillo) y amiloidosis (marrón). Tintura de Movat.
|
||
| Especialidad | cardiología | |
| Síntomas | Dolor de pecho, dificultad para respirar. | |
| Tipos | Enfermedades de las arterias coronaria, accidente cerebrovascular, insuficiencia cardíaca, enfermedad cardíaca hipertensiva, enfermedad reumática del corazón, cardiomiopatía | |
Las enfermedades cardiovasculares (ECV) son un grupo de condiciones que afectan el corazón o los vasos sanguíneos. Estas enfermedades incluyen las cardiopatías, que son problemas del corazón, y las enfermedades de las arterias coronarias como la angina y el infarto de miocardio (conocido como ataque al corazón). Pueden ser de nacimiento (congénitas), causadas por presión arterial alta, falta de oxígeno (isquemia) o inflamación. Otras ECV son el accidente cerebrovascular, la insuficiencia cardíaca, la enfermedad cardíaca hipertensiva, la fiebre reumática, la miocardiopatía, los problemas del ritmo cardíaco, las enfermedades de las válvulas del corazón, la carditis, el aneurisma de aorta, la enfermedad vascular periférica y las trombosis.
Los cardiólogos, cirujanos cardiotorácicos, neurólogos y radiólogos tratan las enfermedades cardiovasculares. A veces, otros profesionales como psicólogos o nutricionistas también colaboran. Es común que diferentes especialistas de un mismo hospital trabajen juntos.
Las causas de estas enfermedades varían. La enfermedad de las arterias coronarias, el ictus y la enfermedad vascular periférica suelen estar relacionadas con la aterosclerosis. Esto puede ser provocado por hipertensión arterial, fumar, diabetes mellitus, poca actividad física, obesidad, colesterol alto en sangre y una alimentación poco saludable. Se calcula que la presión arterial alta causa el 13% de las muertes por ECV, fumar el 9%, la diabetes el 6%, la falta de ejercicio el 6% y la obesidad el 5%. La enfermedad cardíaca reumática puede aparecer después de una infección de garganta por estreptococos no tratada. La obesidad y la diabetes mellitus a menudo se asocian con ECV, al igual que problemas renales y colesterol alto crónico. De hecho, las ECV son la complicación más peligrosa de la diabetes.
Se estima que hasta el 90% de las enfermedades cardiovasculares se pueden prevenir. Esto implica cambiar el estilo de vida: comer de forma saludable, hacer ejercicio, evitar fumar y limitar el consumo de ciertas bebidas. También es útil tratar la presión arterial alta, los lípidos en sangre y la diabetes. Tratar las infecciones de garganta con antibióticos puede reducir el riesgo de enfermedad cardíaca reumática.
Contenido
- Tipos de enfermedades cardiovasculares
- ¿Qué aumenta el riesgo de enfermedades cardiovasculares?
- La edad y el riesgo cardiovascular
- Factores genéticos y el corazón
- Diferencias de riesgo entre hombres y mujeres
- Fumar y el corazón
- La importancia de la actividad física
- La dieta y la salud cardiovascular
- Celiaquía y el corazón
- Hábitos de sueño
- Situación socioeconómica
- Contaminación ambiental
- Depresión y estrés
- Riesgos en el trabajo
- Hematopoyesis clonal
- Radioterapia
- ¿Cómo se detectan los riesgos?
- Prevención y tratamiento de las enfermedades cardiovasculares
- ¿Qué tan comunes son las enfermedades cardiovasculares?
- Investigación sobre el corazón
- Véase también
Tipos de enfermedades cardiovasculares
Existen muchas enfermedades cardiovasculares que afectan los vasos sanguíneos, llamadas enfermedades vasculares.
- Enfermedad de las arterias coronarias: Es la ECV más común. Ocurre cuando el flujo de sangre al corazón se reduce por la acumulación de placa.
- Enfermedad vascular periférica: Afecta los vasos sanguíneos de los brazos y las piernas.
- Enfermedad cerebrovascular: Problemas en los vasos sanguíneos que llevan sangre al cerebro, incluyendo el ictus.
- Estenosis de la arteria renal: Estrechamiento de la arteria renal.
- Aneurisma de aorta: Una dilatación o debilidad en la pared de una arteria grande.
También hay enfermedades que afectan directamente al corazón, llamadas cardiopatías.
- Miocardiopatía: Enfermedad del músculo del corazón.
- Enfermedad cardíaca hipertensiva: Agrandamiento anormal de las células del corazón debido a la presión alta.
- Insuficiencia cardíaca: Cuando el corazón no puede bombear suficiente sangre al cuerpo.
- Cor pulmonale: Falla del lado derecho del corazón, relacionada con problemas respiratorios.
- Trastornos del ritmo cardíaco: Anomalías en el ritmo de los latidos del corazón.
- Cardiopatías inflamatorias:
- Endocarditis: Inflamación de la capa interna del corazón.
- Cardiomegalia: Agrandamiento anormal del corazón.
- Miocarditis: Inflamación del miocardio, a menudo por una infección.
- Miocarditis eosinofílica: Inflamación del miocardio causada por glóbulos blancos específicos.
- Valvulopatía: Enfermedad de las válvulas del corazón.
- Enfermedad cardíaca congénita: Malformaciones del corazón presentes desde el nacimiento.
- Enfermedad cardíaca reumática: Daño a los músculos y válvulas del corazón por la fiebre reumática, causada por una bacteria.
¿Qué aumenta el riesgo de enfermedades cardiovasculares?
Muchos factores pueden aumentar el riesgo de enfermedades del corazón. Algunos son la edad, el sexo, fumar, no hacer suficiente ejercicio, dietas poco saludables, obesidad, herencia familiar, presión arterial alta (hipertensión), azúcar alta en sangre (diabetes mellitus), colesterol alto (hiperlipidosis), enfermedad celíaca no diagnosticada, factores emocionales, pobreza y baja educación, y contaminación atmosférica. Aunque la importancia de cada factor varía, en general, su contribución es constante. Algunos factores, como la edad o la genética, no se pueden cambiar. Sin embargo, muchos otros sí se pueden modificar con cambios en el estilo de vida o tratamientos médicos.
La edad y el riesgo cardiovascular
La edad es el factor más importante. El riesgo de ECV puede triplicarse con cada década de vida. El riesgo de accidente cerebrovascular se duplica cada diez años después de los 55. Aunque la mayoría de las muertes por enfermedad coronaria ocurren en personas mayores de 65, la acumulación de grasa en los vasos sanguíneos puede empezar en la adolescencia.
Con la edad, el nivel de colesterol en sangre suele aumentar. En los hombres, se estabiliza entre los 45 y 50 años, pero en las mujeres sigue subiendo hasta los 60 o 65. El envejecimiento también cambia las propiedades de las paredes de los vasos sanguíneos, haciéndolos menos elásticos, lo que puede llevar a enfermedades de las arterias coronarias.
Factores genéticos y el corazón
Los genes influyen en el desarrollo temprano de ECV, especialmente en hombres antes de los 55 y en mujeres antes de los 65. Si tus padres tuvieron ECV, tu riesgo se multiplica por tres. Aunque se han encontrado algunas variaciones genéticas relacionadas con las ECV, su impacto individual es pequeño y la contribución genética aún no se comprende del todo.
Diferencias de riesgo entre hombres y mujeres
Los hombres tienen un mayor riesgo de ECV que las mujeres antes de la menopausia. Una razón podría ser las hormonas. En las mujeres, el estrógeno es la hormona principal y podría proteger el metabolismo de la glucosa y la coagulación de la sangre, además de mejorar la función de las células de los vasos sanguíneos. Después de la menopausia, la producción de estrógeno disminuye, lo que podría cambiar el metabolismo de las grasas en las mujeres, aumentando el colesterol "malo".
Las enfermedades coronarias son de 2 a 5 veces más comunes en hombres de mediana edad que en mujeres. Si una mujer tiene diabetes, es más probable que desarrolle una enfermedad cardíaca que un hombre con diabetes.
Fumar y el corazón
Fumar cigarrillos es la principal forma de consumir tabaco. Los riesgos para la salud no solo vienen de fumar directamente, sino también de respirar el humo de otras personas. Aproximadamente el 10% de las ECV se atribuyen a fumar. Sin embargo, las personas que dejan de fumar a los 30 años tienen un riesgo de muerte casi tan bajo como los que nunca han fumado.
La importancia de la actividad física
La actividad física insuficiente es el cuarto factor de riesgo principal de muerte en el mundo. En 2008, el 31.3% de los adultos no hacían suficiente ejercicio. Hacer unos 150 minutos de actividad física moderada a la semana (o su equivalente) reduce el riesgo de cardiopatía isquémica y diabetes en casi un tercio. Además, el ejercicio ayuda a controlar el peso, el azúcar en sangre, la presión arterial y el colesterol.
La dieta y la salud cardiovascular
Una dieta rica en grasas saturadas, grasas trans y sal, y con poca fruta, verdura y pescado, se relaciona con el riesgo cardiovascular. La Organización Mundial de la Salud estima que 1.7 millones de muertes al año se deben al bajo consumo de frutas y verduras. Comer muchos alimentos procesados con grasas y azúcares promueve la obesidad y aumenta el riesgo de ECV. La cantidad de sal también es importante para la presión arterial. Reducir las grasas saturadas por al menos dos años disminuye el riesgo de ECV. Las grasas trans son muy perjudiciales y se recomienda eliminarlas de la dieta. En 2018, la OMS estimó que las grasas trans causaban más de medio millón de muertes al año. Un mayor consumo de azúcar se asocia con presión arterial más alta, lípidos desfavorables en sangre y mayor riesgo de diabetes. Comer más carnes procesadas también se relaciona con un mayor riesgo de ECV, quizás por el alto contenido de sal. Las personas con obesidad tienen mayor riesgo de aterosclerosis.
Celiaquía y el corazón
La enfermedad celíaca no diagnosticada se ha relacionado con muchos problemas cardiovasculares. La mayoría de estos mejoran si se sigue una dieta sin gluten. Sin embargo, un diagnóstico tardío puede causar daños irreversibles al corazón.
Hábitos de sueño
Problemas de sueño como la síndrome de apnea-hipopnea durante el sueño o el insomnio, así como dormir muy poco o demasiado, se asocian con un mayor riesgo de problemas cardíacos y metabólicos.
Situación socioeconómica
Las enfermedades cardiovasculares afectan más a los países de ingresos bajos y medios. En los países más ricos, los ingresos bajos y la baja educación se asocian con un mayor riesgo de ECV. Las políticas que aumentan las desigualdades socioeconómicas también se han relacionado con mayores riesgos. Factores como el estrés, la exposición a contaminantes, los hábitos de salud y el acceso a la atención médica contribuyen a estas diferencias.
Contaminación ambiental
La contaminación por partículas en el aire, especialmente las muy pequeñas (PM2.5), aumenta el riesgo de ECV. La exposición prolongada a estas partículas incrementa la aterosclerosis y la inflamación sistémica, e incluso puede aumentar las hospitalizaciones y muertes por enfermedades cardiovasculares y pulmonares.
Depresión y estrés
Hay pruebas de que los problemas de salud mental, como la depresión y el estrés traumático, están relacionados con las enfermedades cardiovasculares. Aunque estos problemas se asocian con factores de riesgo como fumar o una mala alimentación, no explican por sí solos el mayor riesgo de ECV. El trastorno por estrés postraumático también se asocia con un mayor riesgo de enfermedad coronaria.
Riesgos en el trabajo
Aunque se necesita más investigación, se han encontrado vínculos entre el riesgo de ECV y ciertas sustancias tóxicas, temperaturas extremas, exposición al humo de tabaco y problemas de salud mental como el estrés y la depresión en el trabajo.
Riesgos psicológicos en el trabajo
Trabajos estresantes, con inseguridad laboral, poco apoyo social, horarios nocturnos, jornadas muy largas o exposición a ruidos fuertes pueden aumentar el riesgo de problemas cardiovasculares.
Riesgos por exposición a sustancias químicas
Un informe de 2017 de una agencia de salud sueca encontró que la exposición a polvo de sílice, humo de tubos de escape o emanaciones de soldadura se asocia con enfermedades cardíacas. También hay asociaciones con la exposición a arsénico, benzopirenos, plomo, dinamita, disulfuro de carbono, monóxido de carbono y al humo de tabaco en el trabajo. Trabajar en la producción electrolítica de aluminio o en la fabricación de papel con el proceso Kraft también se asocia con enfermedades cardíacas como el ictus.
Hematopoyesis clonal
Ciertas mutaciones en las células sanguíneas, asociadas a la leucemia, también pueden aumentar el riesgo de ECV. Estudios genéticos han encontrado un fuerte vínculo entre estas mutaciones, una condición llamada hematopoyesis clonal, y los problemas cardiovasculares.
Radioterapia
La radioterapia puede aumentar el riesgo de enfermedad cardíaca y de muerte, como se vio en tratamientos de cáncer de mama antes de 1990. La radiación terapéutica aumenta el riesgo de un problema cardiovascular posterior (ataque cardíaco o accidente cerebrovascular) entre 1.5 y 4 veces la tasa normal. El aumento depende de la dosis, la fuerza, el volumen y la ubicación de la radiación.
Los efectos secundarios tardíos cardiovasculares se conocen como enfermedad cardíaca inducida por radiación (RIHD) y enfermedad vascular inducida por radiación (RIVD). Los síntomas incluyen cardiomiopatía, fibrosis miocárdica, valvulopatía, enfermedad de las arterias coronarias, arritmia cardíaca y enfermedad vascular periférica. La fibrosis, el daño de las células vasculares y el estrés oxidativo causados por la radiación pueden provocar estos efectos.
¿Cómo se detectan los riesgos?
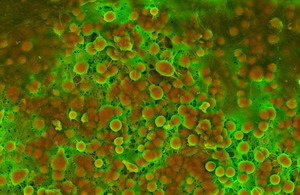
Algunos Biomarcadores se usan para evaluar el riesgo de ECV. Sin embargo, su valor clínico no es definitivo, por lo que las agencias de salud tienen criterios diferentes. Los biomarcadores que pueden indicar un mayor riesgo incluyen la calcificación arterial, el índice tobillo brazo, la proteína C reactiva (hs-CRP) (relacionada con la inflamación), la concentración de fibrinógeno, homocisteína, PAI-1, dimetilarginina asimétrica y péptido natriurético cerebral, las apolipoproteínas A-I y B, la lipoproteína (a) o la hiperfosfatemia.
La evaluación del riesgo cardiovascular con un electrocardiograma (en reposo o con ejercicio) no se recomienda para personas sin síntomas y con bajo riesgo, ya que a menudo lleva a pruebas más invasivas. Esto incluye a jóvenes sin factores de riesgo. En personas con mayor riesgo, la evidencia no es concluyente. Tampoco se recomienda hacer imágenes de perfusión miocárdica o pruebas de esfuerzo cardíaco en personas de bajo riesgo sin síntomas.
Las pruebas de lípidos en niños a partir de los 2 años solo se recomiendan si hay antecedentes familiares de enfermedad cardíaca o problemas de metabolismo de lípidos, para mejorar los hábitos de vida como la dieta y el ejercicio.
Prevención y tratamiento de las enfermedades cardiovasculares
Las estrategias de tratamiento varían según el caso, evaluando los beneficios y la viabilidad. Las intervenciones y políticas públicas a largo plazo que mejoran la salud y el nivel de vida suelen ser las más efectivas y económicas. Cada persona, grupo o región puede necesitar enfoques diferentes, dependiendo del acceso a la salud, el envejecimiento de la población, el acceso a alimentos saludables, las regulaciones sobre el tabaco, etc. Hasta el 90% de las ECV se pueden prevenir con cambios en la dieta y el estilo de vida, evitando los factores de riesgo conocidos.
La gripe puede aumentar la probabilidad de ataques cardíacos y accidentes cerebrovasculares, por lo que la vacunación puede disminuir el riesgo en personas con enfermedades cardíacas.
Las medidas más comunes para prevenir y tratar las ECV incluyen:
- Reducir el consumo de grasas saturadas: Reemplazarlas por grasas insaturadas o carbohidratos por al menos dos años reduce el riesgo de ECV.
- Dejar de fumar y evitar el humo de segunda mano: Dejar de fumar reduce el riesgo en un 35%.
- Mantener una dieta saludable, como la dieta mediterránea. Las dietas saludables son efectivas para reducir los factores de riesgo cardiovascular a corto plazo.
- Hacer al menos 150 minutos (2 horas y 30 minutos) de ejercicio moderado por semana.
- Reducir la presión arterial, si está alta. Una reducción de 10 mmHg en la presión arterial disminuye el riesgo en un 20%.
- Disminuir el colesterol, excepto el tipo HDL. El tratamiento con estatinas reduce la mortalidad cardiovascular en un 31%.
- Disminuir la grasa corporal si se tiene sobrepeso u obesidad. La pérdida de peso después de una cirugía bariátrica se asocia con una reducción del 46% en el riesgo cardiovascular.
- Disminuir el estrés psicosocial. El estrés emocional y físico severo puede llevar a una disfunción cardíaca.
- Prevención desde la infancia del riesgo de ECV.
La dieta como prevención
Seguir una dieta rica en frutas y verduras y baja en grasas saturadas y colesterol, como la dieta mediterránea o la DASH, reduce el riesgo de ECV y de muerte. Estas dietas son más efectivas para cambios a largo plazo en factores de riesgo (como el colesterol y la presión arterial) que las dietas bajas en grasas o bajas en carbohidratos. La dieta DASH es efectiva para reducir la presión arterial y mejorar el síndrome metabólico. Una dieta rica en fibra se asocia con un menor riesgo de ECV.
Se recomienda reducir las grasas saturadas y reemplazarlas por grasas poliinsaturadas. Un mayor consumo de grasas en la dieta no se asocia con un mayor riesgo cardiovascular, excepto las grasas trans. Una dieta con grasas de pescado, ricas en ácidos grasos poliinsaturados n-3, se relaciona con un menor riesgo de ECV.
En 2015, la Administración de Alimentos y Medicamentos (FDA) de EE. UU. determinó que los aceites parcialmente hidrogenados (fuente principal de ácidos grasos trans industriales) ya no se consideran seguros para el consumo humano.
Generalmente se recomienda consumir menos de 5 gramos de sal al día, ya que esto reduce la presión arterial alta y el riesgo de problemas cardiovasculares.
Medicamentos para el corazón
Los medicamentos para la presión arterial reducen las ECV en personas en riesgo, sin importar la edad o el nivel de riesgo inicial. Los tratamientos más comunes son similares en su eficacia para reducir los eventos cardiovasculares importantes. Una mayor reducción de la presión arterial disminuye más el riesgo, y la mayoría de las personas con presión arterial alta necesitan más de un medicamento.
Las estatinas son efectivas para prevenir problemas futuros en personas que ya han tenido eventos cardiovasculares. En personas en riesgo pero sin antecedentes de ECV (prevención primaria), las estatinas disminuyen el riesgo de muerte y de ECV fatales y no fatales, aunque el beneficio es pequeño.
Los medicamentos para la diabetes podrían reducir el riesgo cardiovascular en personas con diabetes tipo 2, aunque la evidencia no es concluyente.
La aspirina tiene un beneficio moderado en personas con bajo riesgo de enfermedad cardíaca, pero el riesgo de hemorragia grave es casi igual al beneficio. No se recomienda en personas con muy bajo riesgo, en mujeres menores de 55 y hombres menores de 45, ni en personas mayores de 70.
Actividad física y recuperación
Los tratamientos basados en ejercicio físico después de un ataque cardíaco reducen el riesgo de muerte por ECV y de futuras hospitalizaciones. Se estima que la inactividad física es responsable del 6% de la prevalencia de la enfermedad coronaria en el mundo. Los programas de ejercicio en casa pueden ser más efectivos para que las personas sigan haciendo actividad física.
Suplementos dietéticos
Aunque una dieta sana es beneficiosa, no se ha demostrado que los suplementos de antioxidantes o vitaminas protejan contra las ECV. En algunos casos, incluso pueden ser perjudiciales. La vitamina B3 podría ser una excepción, ya que se ha asociado con una pequeña disminución del riesgo en personas de alto riesgo. Los suplementos minerales tampoco han demostrado ser útiles, excepto el magnesio para la hipertensión. No hay evidencia que apoye el uso de suplementos de ácidos grasos omega-3.
¿Qué tan comunes son las enfermedades cardiovasculares?
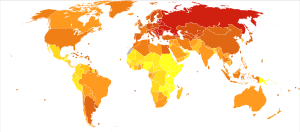
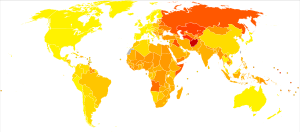
Las enfermedades cardiovasculares son la principal causa de muerte en todo el mundo, excepto en África. En 2015, causaron 17.9 millones de muertes (32.1%), un aumento desde 12.3 millones (25.8%) en 1990. Las muertes por ECV son más comunes y han aumentado en la mayoría de los países con ingresos bajos y medios, mientras que han disminuido en la mayoría de los países desarrollados desde los años 70. La enfermedad de las arterias coronarias y el ictus representan el 80% de las muertes por ECV en hombres y el 75% en mujeres, la mayoría en edad adulta. La edad promedio de muerte por enfermedad coronaria en países desarrollados es de unos 80 años, mientras que en países en desarrollo es de unos 68 años. El diagnóstico suele ocurrir de siete a diez años antes en hombres que en mujeres.
Se estima que el 60% del impacto global de las ECV se da en la India, a pesar de que solo tiene el 20% de la población mundial. Esto puede deberse a una combinación de genética y factores ambientales. En Estados Unidos, el 11% de las personas entre 20 y 40 años tienen algún tipo de ECV, el 37% entre 40 y 60, el 71% entre 60 y 80, y el 85% de los mayores de 80 años tienen ECV.
Investigación sobre el corazón
Hay evidencia de que las enfermedades cardiovasculares existieron en la prehistoria, y la investigación sobre ellas se remonta al menos al siglo XVIII. Las causas, prevención y tratamiento de todas las formas de ECV siguen siendo áreas activas de investigación biomédica, con cientos de estudios científicos publicados cada semana.
Las áreas de investigación recientes incluyen la relación entre la inflamación y la aterosclerosis, el potencial de nuevas terapias y la genética de la enfermedad coronaria.
Véase también
 En inglés: Cardiovascular disease Facts for Kids
En inglés: Cardiovascular disease Facts for Kids
- Bradicardia
- Cáncer de corazón
- Amiloidosis cardíaca