Ácido acetilsalicílico para niños
Datos para niños Ácido acetilsalicílico |
||
|---|---|---|
 |
||
 |
||
| Nombre (IUPAC) sistemático | ||
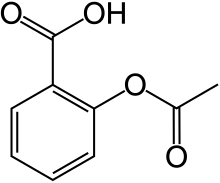
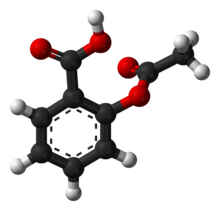
| Ácido 2-(acetiloxi)-benzoico | ||
| Identificadores | ||
| Número CAS | 50-78-2 | |
| Código ATC | B01AC06 | |
| PubChem | 2244 | |
| DrugBank | APRD00264 | |
| ChEBI | 15365 | |
| Datos químicos | ||
| Fórmula | C9H8O4 | |
| Peso mol. | 180,16 g/mol | |
|
O=C(Oc1ccccc1C(=O)O)C
|
||
|
InChI
InChI=1S/C9H8O4/c1-6(10)13-8-5-3-2-4-7(8)9(11)12/h2-5H,1H3,(H,11,12).
Key: BSYNRYMUTXBXSQ-UHFFFAOYSA-N |
||
| Sinónimos | Ácido 2-etanoatobenzoico, Ácido acetilsalicílico, Ácido o-acetilsalicílico, Acetilsalicilato, Ácido 2-acetoxibenzoico | |
| Datos físicos | ||
| Densidad | 1,40 g/cm³ | |
| P. de fusión | 138 °C (280 °F) | |
| P. de ebullición | 140 °C (284 °F) | |
| Solubilidad en agua | 1 mg/mL (20 °C) | |
| Farmacocinética | ||
| Biodisponibilidad | Rápida y completa | |
| Unión proteica | 99,6 % | |
| Metabolismo | hepático | |
| Vida media | 300-650mg:6 horas/>Dosis 1 g:5 horas; Dosis 2 g:9 horas |
|
| Excreción | Renal | |
| Datos clínicos | ||
| C (AU) No hay estudios en humanos. El fármaco solo debe utilizarse cuando los beneficios potenciales justifican los posibles riesgos para el feto. Queda a criterio del médico tratante. (EUA) | ||
| Estado legal | Unscheduled (AU) OTC (Venta sin receta como monofármaco, combinación, o a dosis bajas) (MEX) GSL (UK) OTC (EUA) | |
| Vías de adm. | Oral | |
El ácido acetilsalicílico o AAS (C9H8O4), conocido popularmente como aspirina, es un medicamento muy común. Pertenece a la familia de los salicilatos. Se usa para aliviar el dolor (es un analgésico), bajar la fiebre (es un antipirético) y reducir la inflamación (es un antiinflamatorio).
La aspirina también se usa para tratar inflamaciones específicas como la enfermedad de Kawasaki o la fiebre reumática. Tomar aspirina después de un ataque al corazón puede reducir el riesgo de muerte. Su uso a largo plazo ayuda a prevenir ataques cardíacos, accidentes cerebrovasculares y coágulos de sangre en personas con alto riesgo. También puede disminuir el riesgo de algunos tipos de cáncer, como el cáncer colorrectal. Para el dolor o la fiebre, sus efectos suelen empezar en unos treinta minutos.
Entre los efectos secundarios comunes están las molestias estomacales. Efectos más importantes pueden ser úlceras en el estómago o el empeoramiento del asma. El riesgo de sangrado aumenta en personas mayores o si se toma con otros medicamentos. La aspirina no se recomienda para mujeres que esperan un bebé en la última etapa. Tampoco se recomienda en niños con ciertas infecciones, por el riesgo de un problema de salud llamado síndrome de Reye. Dosis altas pueden causar tinnitus (zumbido en los oídos).
El ácido salicílico, que se encuentra en las hojas del sauce, se ha usado desde hace más de 2400 años. El ácido acetilsalicílico fue creado por primera vez por el químico francés Charles Frédéric Gerhardt en 1853. En 1897, científicos de Bayer lo estudiaron como una opción menos irritante. En 1899, Bayer lo llamó "Aspirina" y lo vendió con esa marca. Se hizo muy popular en el siglo XX.
La aspirina es uno de los medicamentos más usados en el mundo. Se calcula que se consumen 40 000 toneladas al año, lo que equivale a miles de millones de pastillas. Está en la lista de medicamentos esenciales de la Organización Mundial de la Salud. Esto significa que es un medicamento básico que todo sistema de salud debería tener.
Contenido
Historia de la Aspirina: Un Viaje Milenario
La historia de la aspirina comienza hace mucho tiempo. Los antiguos egipcios, sumerios y chinos usaban la corteza del sauce blanco para aliviar el dolor y la fiebre. Esto ocurrió antes del año 1000 a.C.
Primeros Usos y Descubrimientos
El médico griego Hipócrates (460-370 a.C.), considerado el padre de la medicina, usaba una bebida hecha de hojas y corteza de sauce para ayudar a sus pacientes. También se cree que algunas culturas amerindias en América usaron el sauce con fines medicinales.
Autores romanos como Plinio el Viejo y médicos griegos como Dioscórides y Galeno también mencionaron las propiedades medicinales del sauce. Durante la Edad Media, se hervía la corteza de sauce para tratar dolencias.
En 1763, un clérigo inglés llamado Edward Stone presentó un informe sobre las propiedades del sauce para bajar la fiebre. Él dio extracto de sauce a 50 pacientes con fiebre y notó que mejoraban.
El Principio Activo: Salicilina y Ácido Salicílico
Las investigaciones llevaron al descubrimiento del ingrediente activo del sauce, al que llamaron salicilina. En 1828, Johann Buchner, profesor de Farmacia en Múnich, aisló la salicilina. Dos años antes, otros científicos italianos también la habían aislado, pero de forma menos pura.
En 1829, el farmacéutico francés Henri Leroux mejoró el proceso de extracción. Más tarde, en 1838, el químico italiano Raffaele Piria logró transformar la salicilina en ácido salicílico.
La Síntesis del Ácido Acetilsalicílico

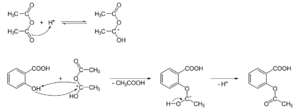
El ácido acetilsalicílico fue sintetizado por primera vez por Charles Frédéric Gerhardt en 1853. Él buscaba mejorar el sabor amargo y los efectos secundarios del ácido salicílico, como la irritación estomacal.
Sin embargo, fue en 1897 cuando el farmacéutico alemán Felix Hoffmann, que trabajaba en los laboratorios Bayer, logró sintetizar el ácido acetilsalicílico con gran pureza. Él buscaba un alivio para los dolores de su padre. En 1899, el farmacólogo alemán Heinrich Dreser describió sus propiedades, lo que permitió su venta.
El nombre Aspirina fue creado por los laboratorios Bayer para esta sustancia. Se convirtió en el primer medicamento del grupo de los AINE (antiinflamatorios no esteroideos).
En 1971, el farmacólogo británico John Robert Vane descubrió que la aspirina detiene la producción de ciertas sustancias en el cuerpo, lo que explicó cómo funciona. Esto permitió usarla en dosis bajas para prevenir coágulos de sangre.
Durante la Primera Guerra Mundial (1914-1919), la marca "aspirina" se hizo de uso común en muchos países. Hoy en día, la aspirina es un medicamento registrado en más de 70 países. Se estima que se consumen unos cien millones de aspirinas al día.
Actualmente, toda la producción mundial de ácido acetilsalicílico de Bayer se hace en La Felguera, España. Desde allí se envía a todo el mundo para hacer las pastillas.
¿Cómo Funciona la Aspirina?
La aspirina es un ácido orgánico débil. Se produce al combinar ácido salicílico con otra sustancia llamada anhídrido acético. Este proceso crea aspirina y ácido acético, que es lo que le da a la aspirina su olor a vinagre.
Vías de Administración: ¿Cómo se Toma?
La aspirina se toma principalmente por la boca, en forma de pastillas. También hay presentaciones para usar por vía rectal o mediante inyección. Las pastillas de aspirina deben guardarse bien cerradas, porque si se exponen al agua o al aire húmedo, pueden descomponerse y oler a vinagre. Si huelen así, no deben tomarse.
La aspirina se absorbe rápidamente en el tracto digestivo, especialmente en el duodeno y el intestino delgado.
Mecanismo de Acción: ¿Qué Hace en el Cuerpo?
El dolor, la fiebre y la inflamación son causados por unas sustancias llamadas prostaglandinas. Estas sustancias actúan como "mensajeros del dolor" y le dicen al cerebro que algo anda mal.
En 1971, John Robert Vane demostró que la aspirina detiene la producción de estas prostaglandinas. Así, la aspirina ayuda a que el cuerpo recupere su temperatura normal y alivia el dolor. La aspirina hace esto al bloquear una enzima llamada ciclooxigenasa (COX), que es necesaria para crear las prostaglandinas.
Efectos de la Aspirina
Efectos Antiinflamatorios
La aspirina reduce la inflamación al bloquear la enzima COX. También ayuda a eliminar sustancias dañinas en el cuerpo.
Efectos Analgésicos
La aspirina es muy buena para reducir el dolor leve o moderado. Lo hace al actuar sobre la inflamación y al disminuir las señales de dolor que llegan al cerebro.
Efectos Antipiréticos
La aspirina baja la fiebre, pero no afecta mucho la temperatura normal del cuerpo. Ayuda a reducir la fiebre al bloquear la COX en el cerebro y al detener la liberación de una sustancia que causa inflamación.
Efecto Antiagregante Plaquetario
Las dosis bajas de aspirina pueden hacer que la sangre tarde un poco más en coagularse. Esto se debe a que la aspirina afecta a las plaquetas, que son células de la sangre que ayudan a formar coágulos.
Esta propiedad hace que la aspirina sea útil para reducir el riesgo de infartos en algunas personas. Sin embargo, para alguien que no tiene problemas cardíacos, el riesgo de sangrado puede ser mayor que el beneficio de tomar aspirina.
Usos Comunes de la Aspirina
La aspirina se usa para:
- Aliviar el dolor leve y moderado, como el dolor de cabeza, dolores menstruales, resfríos, dolor de dientes y dolores musculares. No es efectiva para dolores muy fuertes.
- Tratar la enfermedad de Kawasaki y la fiebre reumática.
- Ayudar en enfermedades autoinmunes como el lupus eritematoso.
- Otros problemas inflamatorios de las articulaciones.
Dosis para el Dolor y la Fiebre
Para aliviar el dolor o bajar la fiebre, la dosis habitual para adultos es de 600-650 miligramos, que se puede repetir cada 4 horas. Para niños, la dosis antiinflamatoria es de 50 a 75 mg por cada kilogramo de peso del niño al día, dividida en varias tomas.
Protección del Corazón
La aspirina en dosis bajas (75-162 mg al día) ayuda a prevenir ataques isquémicos y trombosis en personas con riesgo de problemas cardíacos.
Otros Posibles Usos
Algunos estudios sugieren que tomar aspirina a bajas dosis por mucho tiempo podría reducir el riesgo de cáncer colorrectal y, posiblemente, de cáncer de pulmón. También se ha investigado su papel en la prevención de otros tipos de cáncer, pero los resultados no son definitivos.
Se ha pensado que la aspirina podría reducir la formación de cataratas en personas con diabetes, pero no hay pruebas claras. Algunos científicos también estudian si la aspirina puede ayudar a reducir el deterioro cerebral en personas mayores, pero advierten sobre los posibles efectos secundarios.
Efectos Secundarios y Precauciones
Los efectos secundarios más comunes de la aspirina son la irritación estomacal, náuseas y vómitos. Menos frecuentes son problemas en el hígado o los riñónes, asma y cambios en la piel.
Dosis muy altas pueden causar tinnitus (zumbido en los oídos), disminución de la audición, mareos y confusión. Si se toman dosis aún mayores, puede haber problemas respiratorios y otros efectos graves.
Riesgo de Sangrado
La aspirina puede causar un ligero sangrado en el estómago, que con el tiempo podría llevar a una deficiencia de hierro.
Es muy importante no dar aspirina a niños menores de 12 años con gripe o varicela, ya que puede causar el Síndrome de Reye, una enfermedad rara pero muy grave. En estos casos, se suele usar paracetamol.
Tampoco se recomienda la aspirina si una persona tiene dengue, porque aumenta el riesgo de sangrado. Si una mujer que espera un bebé toma aspirina antes de que nazca el bebé, este podría tener problemas de sangrado. Por eso, se debe evitar la aspirina durante el periodo de espera del bebé.
¿Cuándo no se debe tomar Aspirina?
La aspirina no debe usarse en personas con hemofilia, una condición que afecta la coagulación de la sangre.
Si alguien es alérgico al ibuprofeno o al naproxeno, o tiene asma que empeora con ciertos medicamentos, debe tener cuidado con la aspirina.
Las personas con problemas de riñón, úlceras estomacales, diabetes, gota o gastritis deben consultar a un médico antes de tomar aspirina. Siempre hay riesgo de sangrado estomacal si se combina la aspirina con alcohol o ciertos medicamentos para la coagulación.
Presentaciones y Sustitutos
La aspirina se encuentra en diferentes dosis y formas:
- Pastillas de varias concentraciones (25 mg, 100 mg, 500 mg, etc.).
- Pastillas masticables.
- Pastillas efervescentes (que se disuelven en agua).
- Sobres con granulado.
- Cápsulas de liberación lenta.
A menudo, la aspirina se combina con otros medicamentos para tratar resfríos, como fenilefrina, clorfenamina o cafeína. También puede combinarse con vitamina C o vitaminas del complejo B.
Sustitutos de la Aspirina
Si una persona no puede tomar aspirina debido a efectos secundarios o alergias, existen otras opciones:
- Paracetamol (también llamado acetaminofén): Baja la fiebre y alivia el dolor, pero no reduce la inflamación. Tomar demasiado paracetamol puede dañar el riñón y el hígado.
- Ibuprofeno: Funciona de manera similar a la aspirina para reducir el dolor, la fiebre y la inflamación.
- Naproxeno: Otra opción que se vende sin receta. Su principal ventaja es que su efecto dura más tiempo, entre 8 y 12 horas, a diferencia de otros analgésicos que se toman cada 4-6 horas.
Galería de imágenes
Véase también
 En inglés: Aspirin Facts for Kids
En inglés: Aspirin Facts for Kids