Enfermedad de Crohn para niños
Datos para niños Enfermedad de Crohn |
||
|---|---|---|
 |
||
| Especialidad | Gastroenterología | |
| Síntomas | Dolor abdominal, diarrea (algunas veces con sangre), fiebre, pérdida de peso | |
| Complicaciones | Anemia, eflorescencia, artritis, cáncer colorrectal | |
| Inicio habitual | Entre los 20 y 30 años | |
| Duración | Crónica, con episodios intercalados de brotes y remisiones. | |
| Causas | Desconocidas; combinación de factores ambientales, inmunes y micrológicos en individuos genéticamente susceptibles | |
| Factores de riesgo | Dieta occidental, tabaco, historia familiar. | |
| Diagnóstico | Biopsias, diagnóstico por imágenes | |
| Medicación | Corticosteroides, metotrexato, terapia biológica | |
| Pronóstico | Esperanza de vida ligeramente reducida. | |
La enfermedad de Crohn es una condición de salud que causa inflamación crónica en el tracto gastrointestinal. Esto significa que puede afectar cualquier parte del sistema digestivo. Es una de las llamadas enfermedades inflamatorias intestinales, junto con la colitis ulcerosa.
Esta enfermedad puede provocar síntomas como dolor en el abdomen, diarrea, sangrado en las heces, pérdida de peso, anemia y cansancio. A veces, también puede afectar otras partes del cuerpo, como la piel, las articulaciones y los ojos. Debido a la inflamación constante, pueden aparecer obstrucciones en el intestino, y las personas con Crohn tienen un riesgo mayor de desarrollar cáncer de colon.
Aunque no se sabe exactamente qué causa la enfermedad de Crohn, se cree que es una combinación de factores del ambiente, del sistema inmunitario y de los microbios que viven en el cuerpo. El sistema inmunitario, que normalmente nos protege, ataca por error el tracto digestivo. Fumar tabaco duplica las posibilidades de desarrollar esta enfermedad. El diagnóstico se realiza observando los síntomas, haciendo biopsias y usando técnicas de imagen.
No existe una cura para la enfermedad de Crohn, pero hay tratamientos que ayudan a controlar los síntomas, a mantener la enfermedad en remisión (sin síntomas) y a evitar que reaparezca. Los tratamientos incluyen medicamentos y, en algunos casos, cirugía. Es importante que los pacientes dejen de fumar.
Aproximadamente 3.2 de cada 1000 personas en Europa y Norteamérica tienen la enfermedad de Crohn. Es menos común en Asia y África. Aunque no suele ser mortal en países desarrollados, puede afectar mucho la calidad de vida. La esperanza de vida de las personas con Crohn es un poco menor. La enfermedad suele aparecer en la adolescencia o a los veinte años, pero puede surgir a cualquier edad. Cuanto antes aparece, más difícil puede ser su manejo. Afecta por igual a hombres y mujeres.
La enfermedad lleva el nombre del gastroenterólogo Burrill Bernard Crohn, quien la describió en 1932 junto a otros colegas en Nueva York.
Contenido
¿Cómo se clasifica la enfermedad de Crohn?
Desde 2006, se usa la clasificación de Montreal, propuesta por la Organización Mundial de Gastroenterología. Esta clasificación ayuda a los médicos a entender mejor la enfermedad de cada paciente, basándose en tres aspectos:
Edad de inicio de los síntomas
- A1: Menos de 16 años.
- A2: Entre 16 y 40 años.
- A3: Más de 40 años.
Dónde se localiza la enfermedad
- L1: Afecta el íleon (parte final del intestino delgado) y quizás zonas cercanas.
- L2: Afecta solo el colon (intestino grueso).
- L3: Afecta tanto el íleon como el colon.
- L4: Se añade si también afecta la parte superior del sistema digestivo (como el esófago, estómago o duodeno).
Cómo se comporta la enfermedad
- B1: Predomina la inflamación.
- B2: Predominan las estenosis (estrecheces) en el tubo digestivo.
- B3: Predominan las fístulas (conexiones anormales entre órganos o con la piel) y fisuras.
- +P: Se añade si hay afectación en la zona del recto.
Por ejemplo, si una persona de 30 años tiene Crohn en el colon y el esófago, con estrecheces y fístulas en el recto, su clasificación sería A2, L2+L4, B2+P.
Dependiendo de la zona inflamada, el Crohn se puede clasificar en:
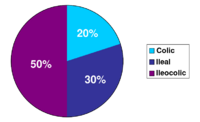
- Ileocolitis: La forma más común, afecta el íleon y el colon.
- Enteritis de Crohn: Afecta el intestino delgado en general.
- Ileítis: Afecta solo el íleon.
- Enfermedad de Crohn gastroduodenal: Causa inflamación en el estómago y el duodeno.
- Yeyunoileítis: Ocasiona inflamación en la parte superior del intestino delgado (yeyuno).
- Colitis de Crohn: Afecta el colon.
- Crohn en estado crítico estenosante: Casos muy raros donde la enfermedad no responde a tratamientos y se necesita cirugía.
¿Qué causa la enfermedad de Crohn?
La causa exacta de la enfermedad de Crohn es desconocida. Sin embargo, se sabe que hay varios factores que aumentan el riesgo de padecerla:
Factores genéticos
Si tienes un familiar cercano con enfermedad de Crohn, tu riesgo de tenerla es 10 veces mayor. Entre el 9% y el 15% de los pacientes tienen un familiar de primer grado con la enfermedad. Se han identificado más de 70 genes relacionados con el riesgo de desarrollar Crohn.
Factores del sistema inmunitario
En la enfermedad de Crohn, el sistema inmunitario no funciona correctamente. Las células que nos defienden pueden atacar el propio intestino. Se ha observado que la barrera protectora del intestino se debilita, permitiendo que sustancias del intestino entren en la pared intestinal y causen inflamación.
Factores ambientales
Fumar tabaco empeora la enfermedad de Crohn y acelera su avance. Algunas dietas también pueden influir. Por ejemplo, dietas ricas en grasas o carne pueden aumentar el riesgo. La microbiota intestinal (los microbios que viven en el intestino) también juega un papel importante.
Teorías sobre su origen
A lo largo del tiempo, han surgido varias teorías sobre la causa de la enfermedad de Crohn, como problemas del sistema inmunitario, infecciones por ciertas bacterias o una respuesta inmune incorrecta a los alimentos. Sin embargo, ninguna de estas teorías tiene pruebas definitivas.
Inmunodeficiencia innata
Una teoría reciente sugiere que la enfermedad de Crohn podría ser una inmunodeficiencia primaria. Esto significa que el sistema inmunitario innato (la primera línea de defensa del cuerpo) no responde bien a una infección o daño en el intestino.
Esta teoría propone tres etapas:
- Una infección gastrointestinal como inicio: Una infección común (como una gastroenteritis) puede dañar el intestino.
- Respuesta insuficiente del sistema inmunitario: Si la barrera intestinal se daña, las bacterias pueden entrar en la pared del intestino. En personas con Crohn, el sistema inmunitario innato no elimina estas bacterias de forma eficaz.
- Inflamación crónica: Como el sistema innato no puede limpiar el tejido, el sistema inmunitario adaptativo (más especializado) entra en acción, causando una inflamación constante.
Esta teoría se apoya en estudios que muestran que las personas con Crohn tienen una respuesta inflamatoria más lenta y menos efectiva a las bacterias.
¿Cuáles son los signos y síntomas de la enfermedad de Crohn?
Los síntomas de la enfermedad de Crohn varían mucho, pero la mayoría de los casos comienzan con diarrea que dura más de 6 semanas, dolor abdominal y pérdida de peso, especialmente en personas jóvenes.
Síntomas digestivos
Entre el 40% y el 50% de los pacientes con Crohn tienen sangre o mucosidad en las heces. También son comunes síntomas como malestar general, falta de apetito o fiebre. La enfermedad de Crohn se caracteriza por períodos de actividad (llamados brotes) y períodos de inactividad (llamados remisión). Durante los brotes, los síntomas son más intensos.
Los síntomas pueden variar según la parte del intestino afectada:
- Si afecta el intestino delgado, predominan la diarrea, el dolor abdominal y síntomas generales como debilidad y pérdida de peso.
- Si afecta el colon, la diarrea es el síntoma principal, a veces con sangre.
- Si hay estrecheces (estenosis), puede haber riesgo de obstrucción intestinal.
- La enfermedad también puede afectar el recto, causando fístulas, abscesos o úlceras.
Pueden aparecer otros síntomas como debilidad por anemia o dolores en las articulaciones. También pueden surgir complicaciones graves como la obstrucción intestinal o el megacolon tóxico.
Síntomas generales
La enfermedad de Crohn puede causar varios síntomas en todo el cuerpo. En niños, es común el retraso en el crecimiento, y a menudo es uno de los primeros signos de la enfermedad.
La fiebre puede presentarse, aunque las fiebres altas son raras a menos que haya una complicación. La pérdida de peso es común porque los pacientes pueden perder el apetito, la inflamación consume mucha energía y el intestino puede tener problemas para absorber los nutrientes.
Síntomas fuera del intestino
Aunque no se sabe exactamente por qué, la enfermedad de Crohn puede causar problemas en otras partes del cuerpo:
En huesos y articulaciones
- Problemas articulares: Afectan al 20-30% de los pacientes, causando dolor en las articulaciones.
- Problemas óseos: Aumenta el riesgo de osteoporosis (huesos débiles) y osteopenia (densidad ósea baja).
Si aparecen síntomas como fiebre, cansancio extremo, pérdida de fuerza o sensibilidad, dolor nervioso, empeoramiento rápido de los síntomas o pérdida de control de esfínteres, se debe buscar atención médica de inmediato.
En la piel
Entre el 10% y el 20% de los pacientes con Crohn tienen problemas en la piel, como eritema nodoso (nódulos rojos y dolorosos) o pioderma gangrenoso (úlceras en la piel).
En los ojos
Entre el 2% y el 5% de los pacientes presentan problemas oculares, como epiescleritis o uveítis.
En la boca
Pueden aparecer aftas bucales (llagas), inflamación de las encías o hinchazón en los labios y la cara.
¿Cómo se diagnostica la enfermedad de Crohn?
El diagnóstico de la enfermedad de Crohn se basa en varios estudios:
Biopsias intestinales
Tomar pequeñas muestras de tejido (biopsias) del intestino durante una colonoscopia es clave. Si se encuentran lesiones típicas, se confirma el diagnóstico.
Análisis de sangre
Los análisis de sangre son importantes para el diagnóstico y el seguimiento. Pueden mostrar si hay anemia, inflamación (con marcadores como la proteína C reactiva) o deficiencias de vitaminas y minerales. También se realizan pruebas para descartar otras infecciones intestinales que puedan tener síntomas similares.
Diagnóstico diferencial
Es importante diferenciar la enfermedad de Crohn de otras condiciones con síntomas parecidos, como la colitis ulcerosa, la enfermedad celíaca, la tuberculosis intestinal o el síndrome del intestino irritable.
¿Cómo se trata la enfermedad de Crohn?
La enfermedad de Crohn no tiene cura, pero es controlable. El objetivo del tratamiento es reducir los síntomas durante los brotes y evitar que la enfermedad reaparezca.
Además de los medicamentos, los cambios en el estilo de vida son importantes. Se recomienda dejar de fumar, llevar una alimentación saludable, mantenerse hidratado y hacer ejercicio físico moderado.
Tratamiento con medicamentos
Los medicamentos son la base del tratamiento. Se usan diferentes tipos según la gravedad y la localización de la enfermedad:
- Primer nivel: Medicamentos como el ácido 5-aminosalicílico y algunos antibióticos.
- Segundo nivel: Glucocorticoides (esteroides) para brotes agudos, pero no para uso prolongado debido a sus efectos secundarios. También se usan inmunomoduladores como la azatioprina o el metotrexato para mantener la remisión.
- Tercer nivel (terapias biológicas): Son medicamentos más nuevos que actúan sobre el sistema inmunitario para detener la inflamación. Incluyen fármacos como el infliximab y el adalimumab, que bloquean una molécula llamada TNF, o el ustekinumab y el vedolizumab, que actúan sobre otras proteínas del sistema inmune.
Tratamiento con cirugía
La cirugía no cura la enfermedad, pero se usa para tratar complicaciones como obstrucciones intestinales, fístulas o abscesos, o cuando los medicamentos no funcionan. A veces, la cirugía puede requerir la creación de una ostomía (una abertura en el abdomen para que las heces salgan a una bolsa).
Después de la cirugía, la enfermedad suele entrar en remisión por un tiempo, pero es común que reaparezca, a menudo en la zona donde se unieron los extremos sanos del intestino.
Nutrición especial
Nutrición enteral exclusiva
Este tratamiento consiste en alimentarse solo con una fórmula líquida especial, ya sea bebiéndola o a través de una sonda. Se usa mucho en niños para controlar la inflamación y ayudar a que el intestino se cure, evitando los efectos secundarios de los corticoides. Es muy efectiva si se sigue correctamente, sin comer otros alimentos durante 4 a 8 semanas.
Nutrición enteral parcial
Si la nutrición enteral se combina con otros alimentos, su efectividad para inducir la remisión disminuye. Se usa más como apoyo nutricional para evitar la desnutrición en pacientes con problemas de absorción.
Cambios en la dieta
Aunque muchas personas con Crohn tienen sensibilidad a ciertos alimentos, no hay una dieta única que cure la inflamación. Las dietas especiales deben usarse junto con los medicamentos.
Algunos alimentos que suelen causar molestias son el maíz, los frutos secos, las bebidas con gas, las frutas crudas y los mariscos. Los alimentos que menos problemas causan suelen ser el pollo, el pan blanco, el arroz, las patatas y el cordero.
En brotes, se pueden recomendar dietas específicas:
- Baja en residuos: Para reducir el riesgo de obstrucción en casos de inflamación severa o estrecheces.
- Baja en grasas: Si el íleon está afectado, ya que la absorción de grasas y bilis se reduce.
- De protección gástrica: Una dieta suave para el estómago.
- Sin lactosa: En brotes, puede aparecer intolerancia a los lácteos.
Suplementos
Las personas con enfermedad de Crohn a menudo tienen deficiencias de vitaminas (como B12, D, K) y minerales (como hierro, calcio, zinc). Tomar suplementos puede ayudar a aliviar los síntomas, especialmente durante los brotes.
Terapias avanzadas
- Terapia con oxígeno hiperbárico: Consiste en respirar oxígeno puro en una cámara especial. Ha mostrado resultados prometedores en algunos casos de Crohn, especialmente en la zona perianal.
- Terapia con células madre: Se están desarrollando tratamientos con células madre para tratar fístulas complejas en pacientes con Crohn. Un medicamento llamado Darvadstrocel ha sido aprobado en Europa para este fin.
- Fotoféresis extracorpórea: Un tratamiento que usa luz ultravioleta para modificar las células sanguíneas. Ha mostrado resultados prometedores en estudios pequeños.
Terapias complementarias y alternativas
Muchas personas con Crohn usan terapias complementarias, como la homeopatía o la acupuntura. Sin embargo, la evidencia científica no siempre respalda su eficacia.
Algunos productos de fitoterapia (plantas medicinales) han mostrado resultados positivos en estudios, como el ajenjo (Artemisia absinthium) o el Tripterygium wilfordii Hook F. Sin embargo, se necesita más investigación para confirmar su seguridad y eficacia a largo plazo.
¿Qué se investiga sobre la enfermedad de Crohn?
Actualmente, se están realizando muchas investigaciones para entender mejor la enfermedad de Crohn y encontrar nuevos tratamientos.
Nuevos tratamientos biológicos
Se investigan nuevos tratamientos biológicos que actúan sobre el sistema inmunitario de diferentes maneras para controlar la inflamación.
Tratamiento contra una bacteria específica
Algunos investigadores creen que una bacteria llamada Mycobacterium avium paratuberculosis (MAP) podría ser la causa de la enfermedad de Crohn. Se están realizando estudios con combinaciones de antibióticos para atacar esta bacteria, pero los resultados aún no son concluyentes.
Terapia con huevos de parásitos
La enfermedad de Crohn es rara en lugares con poca higiene donde la gente está expuesta a gusanos parásitos. Algunos científicos piensan que un estilo de vida muy higiénico podría aumentar el riesgo de Crohn. Se han realizado estudios usando huevos de un parásito llamado Trichuris suis (que afecta a los cerdos) en personas con enfermedades inflamatorias intestinales, con resultados variados.
Activación de receptores especiales
Se investiga cómo la activación de ciertos receptores en el cuerpo podría tener un efecto antiinflamatorio en el intestino.
Factor estimulante de colonias
Un factor llamado GM-CSF (Factor estimulante de colonias de granulocitos y monocitos) ha mostrado mejorar la calidad de vida y reducir la gravedad de la enfermedad en estudios.
Naltrexona a baja dosis
Un estudio piloto encontró que un medicamento muy económico, la naltrexona en dosis bajas, ayudó a muchos pacientes con Crohn activo a mejorar sus síntomas.
Trasplante de células madre
Se ha evaluado el trasplante de células madre de la propia persona en casos graves de Crohn que no responden a otros tratamientos.
Suplementación con DHEA
Algunos estudios sugieren que los niveles bajos de una hormona llamada DHEAS podrían estar relacionados con la enfermedad de Crohn. La suplementación con DHEA ha mostrado resultados prometedores en estudios piloto.
Véase también
 En inglés: Crohn's disease Facts for Kids
En inglés: Crohn's disease Facts for Kids
- Enfermedad inflamatoria intestinal
- Colitis ulcerosa
- Colitis seudomembranosa
- Enterocolitis necrosante