Vacunación para niños
Datos para niños Vacunación |
||
|---|---|---|
 Niña a punto de ser vacunada en la parte superior del brazo.
|
||
| Clasificación y recursos externos | ||
| CIE-9-MC | 99.3-99.5 | |
La vacunación es cuando se administra una vacuna a una persona para ayudar a su sistema de defensas a protegerse contra una enfermedad. Las vacunas contienen partes muy pequeñas de un microorganismo o virus. Estas partes pueden estar debilitadas, vivas, muertas, o ser solo proteínas o sustancias que produce el organismo. Al enseñar al cuerpo a defenderse, las vacunas ayudan a prevenir enfermedades causadas por microbios dañinos.
Cuando muchas personas en una comunidad están vacunadas, se crea algo llamado inmunidad de grupo. Esto significa que la enfermedad tiene menos lugares donde propagarse. La inmunidad de grupo protege a quienes no pueden vacunarse, como las personas con defensas bajas. La vacunación es la forma más efectiva de prevenir enfermedades. Gracias a ella, enfermedades como la viruela han desaparecido del mundo. También ha ayudado a controlar la poliomielitis y el tétanos en muchas partes del planeta.
La primera enfermedad que la gente intentó prevenir con métodos similares a la vacunación fue la viruela. Esto ocurrió en China en el siglo XVI. La viruela también fue la primera enfermedad para la que se creó una vacuna. En 1796, el médico inglés Edward Jenner inventó la vacuna contra la viruela. Él fue el primero en publicar pruebas de su éxito. Louis Pasteur luego desarrolló más la idea de las vacunas. La palabra "vacunación" viene de "vacca", que significa "vaca" en latín, porque la primera vacuna se hizo con un virus de las vacas.
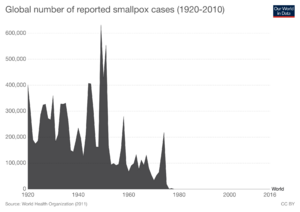
La viruela era una enfermedad muy contagiosa y mortal. Causaba la muerte de muchas personas, especialmente niños. Cuando la viruela fue eliminada en 1979, se calcula que ya había causado la muerte de cientos de millones de personas.
Contenido
¿Cómo funcionan las vacunas?


Las vacunas son una manera de activar las defensas del cuerpo de forma artificial. Esto ayuda a protegerte de enfermedades causadas por microbios. Las vacunas preparan tu sistema de defensas con una pequeña parte del microbio.
La mayoría de las vacunas se administran antes de que una persona se enferme. Así, el cuerpo está listo para defenderse en el futuro. Sin embargo, algunas vacunas se pueden dar después de que alguien ya ha estado expuesto a una enfermedad. Por ejemplo, la primera vacuna contra la rabia la dio Louis Pasteur a un niño que había sido mordido por un perro con rabia. Esta vacuna ha demostrado ser muy efectiva para prevenir la rabia en humanos.
Casi todas las vacunas se administran con una inyección. Esto es porque el cuerpo no las absorbe bien si se toman por la boca. Algunas vacunas, como las de la poliomielitis o el rotavirus, sí se pueden tomar por vía oral. Las vacunas ofrecen una protección duradera, pero tardan varias semanas en hacer efecto. Esto es diferente de la inmunidad pasiva, que da protección inmediata, como los anticuerpos que pasan de la madre al bebé al amamantar.
A veces, una vacuna puede no funcionar. Esto ocurre cuando el cuerpo de una persona no produce anticuerpos después de vacunarse. Que una vacuna no funcione no significa que esté defectuosa. La mayoría de las veces, se debe a que cada persona reacciona de forma diferente.
Vacunación e inoculación: ¿son lo mismo?
Aunque a veces se usan como si fueran lo mismo, "vacunación" e "inoculación" no son exactamente iguales. La vacunación es una inyección segura de una muestra de un virus debilitado. La inoculación, que es una práctica más antigua, consistía en inyectar el virus de la viruela directamente de una persona enferma a otra. Esto a menudo causaba que la persona se infectara con viruela, y a veces la enfermedad era grave.
Las primeras inoculaciones para la viruela se registraron en China en el año 1550. Las vacunas, tal como las conocemos, comenzaron en el siglo XVIII con el trabajo de Edward Jenner y la vacuna contra la viruela.
Seguridad de las vacunas
¿Cómo se desarrollan y aprueban las vacunas?
Ninguna vacuna puede ser 100% segura o efectiva para todas las personas, porque cada cuerpo reacciona de manera diferente. Es normal tener efectos secundarios leves, como dolor o fiebre baja. Los efectos secundarios graves son muy raros, ocurren en aproximadamente 1 de cada 100,000 vacunas. Suelen ser reacciones alérgicas que pueden causar urticaria o dificultad para respirar.
Las vacunas son muy seguras. Cada vacuna pasa por pruebas muy estrictas para asegurar que son seguras y funcionan bien antes de ser aprobadas. Esto lo hacen organismos como la FDA en Estados Unidos o la Agencia Europea de Medicamentos (EMA) en Europa.
Antes de probarse en personas, las vacunas se estudian con computadoras y en células en laboratorios. Luego, se prueban en animales como ratones o monos. Si pasan estas pruebas, se aprueban para probarse en humanos en tres fases. Solo avanzan a la siguiente fase si se consideran seguras y efectivas. Las personas que participan en estos estudios lo hacen de forma voluntaria y entienden los posibles riesgos.
- Los ensayos de fase I prueban la vacuna en unas 20 personas para ver si es segura.
- Los ensayos de fase II incluyen de 50 a varios cientos de personas. Aquí se sigue evaluando la seguridad y se busca la dosis ideal.
- Los ensayos de fase III prueban la vacuna en cientos o miles de voluntarios. Esta fase puede durar varios años y compara a las personas vacunadas con las no vacunadas.
Si una vacuna pasa todas las fases, el fabricante puede pedir su aprobación. Antes de que se use en el público, los organismos reguladores revisan todos los resultados de las pruebas. También verifican que la fabricación cumpla con los estándares. Pero las pruebas de seguridad de las vacunas nunca terminan. Después de la aprobación, se sigue vigilando la fabricación y la pureza de cada lote. Muchas vacunas también pasan por ensayos de fase IV, que monitorean la seguridad y eficacia en miles de personas durante muchos años. Esto ayuda a detectar reacciones muy raras o que aparecen más tarde.
¿Qué efectos secundarios pueden tener las vacunas?
Los Centros para el Control y la Prevención de Enfermedades (CDC) tienen una lista de vacunas y sus posibles efectos secundarios. El riesgo de efectos secundarios varía, pero aquí hay ejemplos de la vacuna contra la difteria, el tétanos y la tos ferina (DTaP), una vacuna común en niños:
Efectos secundarios leves (frecuentes)
- Fiebre baja (1 de cada 4)
- Enrojecimiento, dolor, hinchazón donde se puso la inyección (1 de cada 4)
- Cansancio, falta de apetito (1 de cada 10)
- Vómitos (1 de cada 50)
Efectos secundarios moderados (poco frecuentes)
- Convulsiones (1 en 14,000)
- Fiebre alta (más de 40.5 °C) (1 en 16,000)
Efectos secundarios graves (raros)
- Reacción alérgica grave (1 de cada 1,000,000)
- Se han reportado otros problemas graves como convulsiones duraderas, coma o daño cerebral. Son tan raros que no se puede saber si son por la vacuna o no.
Algunas vacunas han tenido problemas después de usarse en campañas masivas. Por ejemplo, en 1976, un programa de vacunación contra la gripe en Estados Unidos se detuvo por casos de síndrome de Guillain-Barré. La vacuna contra el dengue, llamada Dengvaxia, aumentó el riesgo de hospitalización por dengue en niños pequeños, lo que llevó a suspender un programa en Filipinas en 2017. Otra vacuna, Pandemrix, usada para la gripe H1N1 en 2009, tuvo más efectos secundarios que otras vacunas. Sin embargo, estudios posteriores de los CDC no encontraron un mayor riesgo de problemas neurológicos con las vacunas H1N1 aprobadas.
¿Qué ingredientes tienen las vacunas?
Los ingredientes de las vacunas son muy diferentes entre sí. Los CDC tienen una lista de vacunas y sus ingredientes.
Aluminio
El aluminio se usa en algunas vacunas como "adyuvante". Un adyuvante es un ingrediente que ayuda a que el sistema de defensas del cuerpo reaccione más fuerte a la vacuna. El aluminio se usa en forma de sal, como hidróxido de aluminio o fosfato de aluminio. Aunque el aluminio puede ser tóxico en grandes cantidades, las sales de aluminio se han usado de forma segura en vacunas desde los años 1930. Puede haber un pequeño aumento de enrojecimiento o dolor donde se inyecta la vacuna, pero no hay mayor riesgo de reacciones graves.
Mercurio
Algunas vacunas contienen un compuesto llamado timerosal, que tiene mercurio. Hay dos tipos comunes de mercurio: metilmercurio (en el pescado) y etilmercurio (en el timerosal). Aunque son parecidos, actúan diferente en el cuerpo. El etilmercurio se elimina del cuerpo más rápido y es menos probable que cause efectos dañinos.
El timerosal se usa para evitar que crezcan bacterias y hongos en los viales de vacunas que tienen más de una dosis. Esto reduce el riesgo de infecciones. Aunque hay un pequeño riesgo de enrojecimiento o hinchazón en el lugar de la inyección con timerosal, no hay mayor riesgo de daños graves, como el autismo. A pesar de que las pruebas demuestran que el timerosal es seguro, se eliminó de las vacunas infantiles en Estados Unidos en 2001 como precaución.
¿Cómo se vigila la seguridad de las vacunas?
La forma en que se administran las vacunas, su efectividad y sus efectos secundarios son vigilados por organizaciones del gobierno y agencias independientes. Estas organizaciones revisan constantemente las prácticas de vacunación. Al igual que con todos los medicamentos, el uso de las vacunas se basa en la investigación de salud pública, la vigilancia y la información que se da a los gobiernos y al público.
Uso de las vacunas
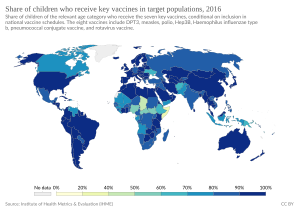
La Organización Mundial de la Salud (OMS) calcula que la vacunación evita entre 2 y 3 millones de muertes cada año. También estima que hasta 1.5 millones de niños mueren cada año por enfermedades que se podrían haber prevenido con vacunas. En 2013, el 29% de las muertes de niños menores de cinco años se podían prevenir con vacunas. En países en desarrollo, a veces es difícil conseguir todas las vacunas necesarias.
Vacunación en Estados Unidos
Las vacunas han reducido mucho las enfermedades en Estados Unidos. En 2007, estudios mostraron que las vacunas disminuyeron casi un 100% las muertes y un 90% las exposiciones a enfermedades. Esto ha permitido que organizaciones y estados recomienden vacunas para la primera infancia. Las familias con pocos recursos reciben ayuda para pagar las vacunas.
En el año 2000, los CDC declararon que el sarampión había sido eliminado en Estados Unidos. Sin embargo, debido a que algunas personas han decidido no vacunar, el sarampión ha vuelto a aparecer. El número de casos de sarampión ha aumentado en los últimos años.
Historia de la vacunación
Edward Jenner, un médico de Inglaterra, desarrolló el procedimiento de vacunación. En 1796, introdujo material de una ampolla de viruela de vaca en el brazo de un niño llamado James Phipps. Dos meses después, expuso al niño a la viruela, y la enfermedad no se desarrolló. En 1798, Jenner publicó su investigación, lo que causó mucho interés. Él diferenció la viruela de vaca "verdadera" de la "falsa" y creó un método para pasar la vacuna de una persona vacunada a otra.
Aunque al principio hubo algunas confusiones y oposición, en 1801 su informe se tradujo a seis idiomas y más de 100,000 personas fueron vacunadas. El término "vacunación" fue creado en 1800 por el cirujano Richard Dunning.
En 1802, el médico Helenus Scott vacunó a muchos niños en la India. Ese mismo año, se inició una campaña de vacunación en Sri Lanka. En 1807, los británicos habían vacunado a más de un millón de personas en la India y Sri Lanka. En 1816, el Reino de Nepal pidió ayuda para una campaña de vacunación contra la viruela. Ese mismo año, Suecia aprobó una ley que exigía la vacunación de los niños contra la viruela antes de los dos años.
En 1840, el gobierno británico inició una política de vacunación con la Ley de vacunación, que buscaba la vacunación universal y prohibía la inoculación antigua. La Ley de Vacunación de 1853 hizo obligatoria la vacunación contra la viruela en Inglaterra y Gales.
En Estados Unidos, las leyes de vacunación obligatoria fueron apoyadas por la Corte Suprema de los Estados Unidos en 1905. La Corte dijo que las leyes podían exigir la vacunación para proteger al público de enfermedades peligrosas. Sin embargo, en la práctica, Estados Unidos tuvo una de las tasas de vacunación más bajas entre los países industrializados a principios del siglo XX. Las leyes de vacunación obligatoria se aplicaron más después de la Segunda Guerra Mundial.
En 1959, la Organización Mundial de la Salud (OMS) pidió eliminar la viruela en todo el mundo. En la década de 1960, la viruela todavía causaba millones de casos y muertes. En la década de 1970, el riesgo de contraer viruela era tan bajo que se recomendó detener la vacunación rutinaria. En 1977, la OMS registró el último caso de viruela fuera de un laboratorio. En 1980, la OMS declaró oficialmente que el mundo estaba libre de viruela.
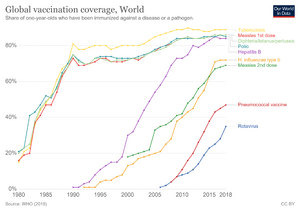
En 1974, la OMS se propuso vacunar a todos los niños para 1990 contra seis enfermedades: sarampión, poliomielitis, difteria, tos ferina, tétanos y tuberculosis. En los años 80, solo entre el 20% y el 40% de los niños en países en desarrollo estaban vacunados. En los países ricos, los casos de sarampión bajaron mucho después de la vacuna contra el sarampión en 1963. La OMS muestra que si la vacunación contra el sarampión disminuye, los casos vuelven a aumentar.
En 2000, se creó la Alianza Global para Vacunas e Inmunización para mejorar la vacunación y llevar nuevas vacunas a países con menos recursos.
Políticas de vacunación
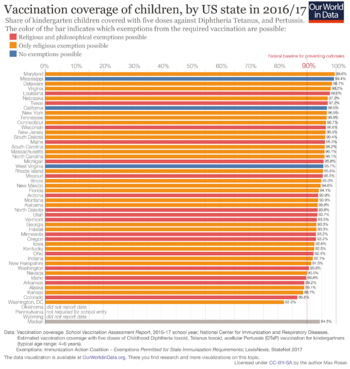
Para evitar brotes de enfermedades, los gobiernos a veces exigen la vacunación. Por ejemplo, una ley de 1853 en Inglaterra y Gales hizo obligatoria la vacunación contra la viruela. Hoy en día, en Estados Unidos, es común que los niños necesiten tener ciertas vacunas para ir a la escuela pública.
Desde el siglo XIX, ha habido grupos que se oponen a la vacunación. Sus razones incluyen dudas sobre la ciencia, la ética, la seguridad o creencias personales. Algunas objeciones comunes son que las vacunas no funcionan, que la vacunación obligatoria es una intervención excesiva del gobierno, o que las vacunas no son lo suficientemente seguras. Muchas políticas de vacunación actuales permiten excepciones para personas con sistemas de defensas débiles, alergias a los componentes de las vacunas o creencias muy arraigadas.
En países con pocos recursos, la baja cobertura de vacunación causa más enfermedades y muertes. Los países más ricos pueden ayudar a pagar las vacunas para grupos en riesgo, lo que lleva a una mayor protección.
Oposición a la vacunación
La oposición a la vacunación ha existido desde las primeras campañas. Se acepta ampliamente que los beneficios de prevenir enfermedades graves y la muerte superan con creces los riesgos de efectos secundarios graves, que son muy raros. Algunos estudios han intentado mostrar que los programas de vacunación aumentan la mortalidad o las hospitalizaciones infantiles. Sin embargo, esos estudios no prueban que las vacunas sean la causa y han sido criticados por no considerar toda la información.
Han surgido debates sobre la moralidad, la ética, la efectividad y la seguridad de la vacunación. Algunos críticos dicen que las vacunas no son efectivas o que no se han estudiado lo suficiente. Algunos grupos religiosos no permiten la vacunación, y otros se oponen a la vacunación obligatoria por razones de libertad personal.
Preocupa que la información incorrecta sobre los riesgos de las vacunas aumente las infecciones. Esto afecta no solo a los niños cuyos padres no los vacunan, sino también a quienes no pueden vacunarse por edad o por tener las defensas bajas. Estas personas pueden contagiarse de quienes no están vacunados. Algunos padres creen que las vacunas causan autismo, pero no hay pruebas científicas que apoyen esta idea. En 2011, se descubrió que Andrew Wakefield, quien promovió la idea de que la vacuna MMR causaba autismo, había falsificado datos de investigación. En Estados Unidos, las personas que rechazan las vacunas por razones no médicas representan un gran porcentaje de los casos de sarampión.
Muchos padres no vacunan a sus hijos porque creen que las enfermedades ya no existen gracias a la vacunación. Esto es un error. Las enfermedades controladas por las vacunas pueden regresar si se deja de vacunar. En 2010, California tuvo el peor brote de tos ferina en 50 años. Un factor pudo ser que los padres decidieron no vacunar a sus hijos. También hubo un caso en Texas en 2012 donde 21 personas se contagiaron de sarampión porque no se habían vacunado.
¿Hay relación entre vacunación y autismo?
La idea de una conexión entre las vacunas y el autismo surgió de un artículo de 1998 publicado en la revista The Lancet, cuyo autor principal fue el médico Andrew Wakefield. Su estudio decía que 8 de 12 pacientes desarrollaron síntomas de autismo después de la vacuna MMR (contra el sarampión, las paperas y la rubéola).
El artículo fue muy criticado por no ser científicamente riguroso. Se comprobó que Wakefield falsificó datos. En 2004, 10 de los 12 coautores originales (sin incluir a Wakefield) retiraron su apoyo al artículo. Dijeron que no se había probado un vínculo entre la vacuna MMR y el autismo. En 2010, The Lancet retiró oficialmente el artículo, diciendo que tenía datos y métodos falsificados.
Este artículo de The Lancet causó un gran movimiento de oposición a la vacunación, especialmente en Estados Unidos. Aunque el artículo era fraudulento y fue retirado, muchos padres siguen creyendo que las vacunas pueden causar autismo.
Hasta ahora, todos los estudios válidos y definitivos han demostrado que no hay relación entre las vacunas y el autismo. Un estudio de 2015 confirmó que no hay vínculo entre el autismo y la vacuna MMR. Los bebés que recibieron la vacuna MMR fueron estudiados hasta los 5 años, y no se encontró relación con el autismo.
Es difícil cambiar la idea de las personas cuando ya han recibido información incorrecta. Aunque hay muchas pruebas en contra del estudio de Wakefield, y la mayoría de los coautores se retractaron, muchos siguen creyendo en él. Se están haciendo estudios para encontrar formas efectivas de corregir la información errónea. Las nuevas generaciones pueden recibir una educación adecuada sobre las vacunas. Un porcentaje muy pequeño de personas tiene reacciones adversas a las vacunas, y si las hay, suelen ser leves. Estas reacciones no incluyen el autismo.
Formas de administrar las vacunas
Una vacuna se puede administrar de varias maneras: por la boca, con una inyección (en el músculo, la piel o debajo de la piel), con una punción, a través de la piel (transdérmica) o por la nariz. Algunas investigaciones recientes buscan administrar vacunas a través de las mucosas para evitar las inyecciones.
La economía de la vacunación
La salud de un país a menudo se usa para medir su prosperidad económica. Esto es porque las personas más sanas suelen estar mejor preparadas para ayudar al desarrollo económico. Por ejemplo, una persona vacunada contra la gripe no solo se protege a sí misma, sino que también evita contagiar a otros. Esto lleva a una sociedad más sana, lo que permite que las personas sean más productivas. Los niños pueden ir más a la escuela y tener mejores resultados. Los adultos pueden trabajar más a menudo y de forma más eficiente.
Costos y beneficios de las vacunas
En general, las vacunas benefician mucho a la sociedad. Se destacan por su alto retorno de la inversión (ROI), especialmente si se consideran los efectos a largo plazo. Algunas vacunas tienen un ROI mucho más alto que otras. Por ejemplo, estudios han mostrado que por cada dólar invertido, la vacuna contra la difteria/tos ferina puede generar 27 dólares en beneficios, y la del sarampión 13.5 dólares.
Algunos gobiernos ayudan a pagar las vacunas debido a sus grandes beneficios. Estados Unidos subsidia más de la mitad de las vacunas para niños. Aunque la mayoría de los niños se vacunan, muchos adultos en Estados Unidos no alcanzan los niveles de vacunación recomendados. Esto puede deberse a que algunos adultos con otras condiciones de salud no pueden vacunarse de forma segura, o porque no tienen seguro médico suficiente.
Aunque las vacunas suelen generar beneficios económicos a largo plazo, muchos gobiernos tienen dificultades para pagar los altos costos iniciales de producción y mano de obra.
La Coalition for Epidemic Preparedness Innovations publicó un estudio en The Lancet en 2018. Estimaron que costaría entre 2.8 y 3.7 mil millones de dólares desarrollar al menos una vacuna para 11 enfermedades que podrían causar crisis humanitarias globales. Esto se compara con el costo potencial de un brote. Por ejemplo, el brote de SARS en 2003 en Asia oriental costó 54 mil millones de dólares.
Galería de imágenes
-
The Cow-Pock, de James Gillray, o ¡los maravillosos efectos de la nueva vacuna!, una caricatura de 1802 de pacientes vacunados que temían que les hiciera brotar apéndices parecidos a las de una vaca
-
Caricatura alemana que muestra a von Behring extrayendo el suero con un toque.
Véase también
 En inglés: Vaccination Facts for Kids
En inglés: Vaccination Facts for Kids
- Antitoxina
- Ensayo de vacuna
- Política de vacunación
- Semana Mundial de la Inmunización
- Vacuna de ADN