Anafilaxia para niños
Datos para niños Anafilaxia |
||
|---|---|---|
 |
||
| Especialidad | medicina de emergencia inmunología |
|
| Síntomas | Erupción con picazón, hinchazón de la garganta, entumecimiento, dificultad para respirar, mareos, presión arterial baja. | |
| Causas | Picaduras de insectos, alimentos, medicamentos. | |
| Sinónimos | ||
|
||
La anafilaxia es una reacción muy seria del sistema inmunitario de nuestro cuerpo. Ocurre de forma rápida y puede ser peligrosa si no se trata a tiempo. Sucede cuando el cuerpo entra en contacto con algo a lo que es muy alérgico.
A menudo, esta reacción es causada por alimentos, medicamentos o picaduras de insectos. Sin embargo, cualquier sustancia que active ciertas células del cuerpo, como los mastocitos o basófilos, puede provocarla.
La anafilaxia es diferente de una alergia común porque afecta a varias partes del cuerpo al mismo tiempo. Principalmente, puede afectar el sistema respiratorio (pulmones y vías aéreas) y el sistema cardiovascular (corazón y vasos sanguíneos). Cuando la anafilaxia es tan grave que pone en riesgo la vida, se le llama choque anafiláctico.
El riesgo de choque anafiláctico puede aumentar al usar ciertos líquidos de contraste en radiología o al recibir algunos fármacos si la persona es sensible a ellos.
El término anafilaxia fue creado por Charles Robert Richet, quien ganó un Premio Nobel de Medicina por sus descubrimientos.
Contenido
- Anafilaxia: Una Reacción Alérgica Grave
- ¿Cuáles son los Síntomas de la Anafilaxia?
- ¿Cómo se Diagnostica la Anafilaxia?
- ¿Con Qué se Puede Confundir la Anafilaxia?
- ¿Cómo se Trata la Anafilaxia?
- Galería de imágenes
- Véase también
Anafilaxia: Una Reacción Alérgica Grave
¿Qué es la Anafilaxia?
La anafilaxia es una respuesta exagerada del sistema inmunitario a una sustancia que normalmente es inofensiva. Es una forma de hipersensibilidad tipo 1, según una clasificación médica. Esto significa que es una reacción inmediata.
Algunos expertos usan el término "anafilaxia" solo para las reacciones que dependen de un tipo de anticuerpo llamado IgE. Para otras reacciones similares que no dependen de IgE, usan el término "anafilactoide".
Un Poco de Historia
La idea de que algunas sustancias podían hacer a una persona más sensible en lugar de protegerla fue descubierta alrededor de 1902. El científico francés Charles Richet y su colega Paul Portier estaban investigando cómo proteger a los perros de las toxinas de un tipo de medusa llamada Physalia.
En sus experimentos, expusieron a los perros a pequeñas cantidades de la toxina. Observaron que, en lugar de volverse inmunes, los perros reaccionaban de forma muy fuerte y peligrosa si volvían a entrar en contacto con la toxina.
Richet se dio cuenta de que una inmunización exitosa creaba "filaxis" (protección), pero que podía ocurrir lo contrario, "anafilaxis". Esto significaba que una exposición previa a una sustancia podía causar una sensibilidad peligrosa si la exposición se repetía. Por este importante descubrimiento, Richet recibió el Premio Nobel en 1913.
¿Qué Tan Común es?
El número de casos de anafilaxia está aumentando en el mundo. Sin embargo, es difícil saber exactamente cuántos casos hay, porque la mayoría de los estudios se enfocan en los casos más graves o fatales, y no tanto en los leves.
Factores que Aumentan el Riesgo
La anafilaxia es más común en adultos que en niños, excepto cuando es causada por alimentos, que es más frecuente en niños. Las mujeres pueden ser más propensas a tener anafilaxia por látex o por ciertos relajantes musculares.
La reacción suele ser más fuerte si la sustancia que causa la alergia entra al cuerpo por inyección, luego por contacto con las mucosas (como la boca o la nariz), y por último por la piel. Las personas que toman ciertos medicamentos para el corazón (betabloqueadores) no tienen más riesgo de anafilaxia, pero si les ocurre, la reacción puede ser más grave.
¿Qué Causa la Anafilaxia?
Algunas sustancias son las principales responsables de la mayoría de los casos de choque anafiláctico:
- Medicamentos para anestesia: Se usan mucho en cirugías. A veces es difícil saber cuál de ellos causó la reacción.
- Venenos de insectos: Las picaduras de avispas y abejas pueden causar anafilaxia. Las avispas son más peligrosas porque pueden picar varias veces. Otros artrópodos venenosos como arañas o escorpiones también pueden causarla en personas sensibles.
- Alimentos: Las frutas, los frutos secos, los mariscos, la leche y las legumbres son causas comunes. Cuanto más se consume un alimento, más fácil puede volverse un alérgeno.
- Medicamentos antiinflamatorios: Como los que contienen ácido acetilsalicílico (aspirina) y otros antiinflamatorios no esteroideos.
- Contrastes radiográficos: Son sustancias que se usan en estudios de imagen, especialmente los que contienen yodo y se inyectan.
- Antibióticos: Son una causa muy frecuente. Los antibióticos del grupo de los betalactámicos, como los derivados de la penicilina, las cefalosporinas, las sulfamidas y las tetraciclinas, son los que más a menudo causan anafilaxia.
- Estreptoquinasa: Un medicamento usado para tratar ataques al corazón.
- Anafilaxia idiopática: Ocurre cuando la causa no se conoce.
- Látex: Es más común en personas que están muy expuestas a él, como el personal de salud o pacientes con ciertas condiciones médicas.
Otros medicamentos, como la vitamina B1 o el glucagón, también pueden causar anafilaxia, pero con menos frecuencia. En teoría, cualquier medicamento puede causar una alergia, pero pocos se relacionan con la anafilaxia de forma común.
¿Cómo Ocurre la Anafilaxia en el Cuerpo?
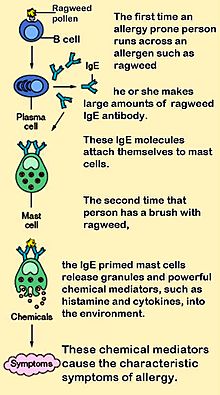
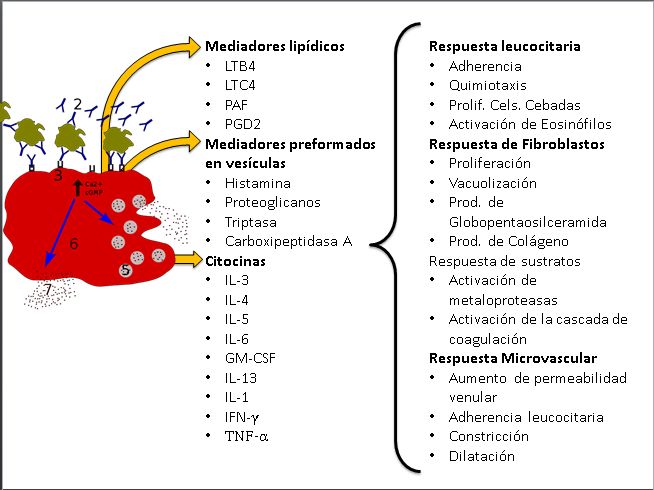
La anafilaxia ocurre cuando los mastocitos y basófilos liberan rápidamente sustancias químicas en el cuerpo.
Fase de Sensibilización
En esta primera etapa, cuando una persona entra en contacto con una sustancia a la que es alérgica, su cuerpo produce muchos anticuerpos IgE. Estos anticuerpos se unen a la superficie de los mastocitos y basófilos. Cuando estas células están cubiertas de IgE, se dice que están "sensibilizadas". Algunas personas tienen una tendencia genética a desarrollar este tipo de reacciones alérgicas.
La Reacción Anafiláctica en Acción
La reacción comienza cuando la sustancia alérgica se une a los anticuerpos IgE que están en la superficie de los mastocitos y basófilos. Esto hace que estas células liberen rápidamente muchas sustancias químicas que causan la anafilaxia.
Una de estas sustancias es la histamina, que puede causar que las vías respiratorias se cierren (broncoconstricción), que los vasos sanguíneos se dilaten, que se produzca más mucosidad y que los vasos sanguíneos se vuelvan más permeables. Otras sustancias liberadas pueden causar problemas similares, como dificultad para respirar y cambios en la presión arterial.
Todas estas sustancias, junto con otras reacciones en el cuerpo, pueden llevar a una reacción grave que puede ser muy peligrosa.
Sustancias Químicas Clave en la Anafilaxia
Cuando los mastocitos y basófilos se activan, liberan varias sustancias químicas importantes.
Histamina
La histamina es una de las sustancias más importantes. Causa síntomas como secreción nasal, picazón, aumento del ritmo cardíaco y dificultad para respirar. También puede causar dolor de cabeza y enrojecimiento de la piel. Los niveles de histamina en la sangre están relacionados con la gravedad de los problemas cardíacos y respiratorios.
Triptasa
La triptasa es otra proteína que se libera de los mastocitos. Sus niveles en la sangre también indican la gravedad de la anafilaxia. Medir la triptasa puede ser útil para confirmar el diagnóstico, incluso después del fallecimiento en casos de muerte súbita.
Óxido Nítrico
El óxido nítrico (NO) es una sustancia que relaja los vasos sanguíneos. Durante la anafilaxia, la histamina puede hacer que las células produzcan más óxido nítrico, lo que contribuye a la dilatación de los vasos sanguíneos y a la caída de la presión arterial.
Choque Orgánico en Anafilaxia
La anafilaxia puede afectar diferentes órganos de manera más grave en distintas especies. En humanos, los órganos más afectados suelen ser los pulmones y el corazón. Esto puede llevar a hinchazón de la garganta, problemas para respirar y un colapso del sistema circulatorio.
Anafilaxia y Corazón
Las sustancias químicas de la anafilaxia pueden afectar directamente el músculo del corazón. Pueden causar que los vasos sanguíneos del corazón se estrechen y aumentar la permeabilidad de los vasos.
Anafilaxia Tardía
A veces, una reacción anafiláctica puede volver a aparecer horas después del ataque inicial, incluso hasta 8 o 12 horas después. Esto se llama anafilaxia recurrente o bifásica y ocurre en hasta el 20% de los casos.
¿Cuáles son los Síntomas de la Anafilaxia?
Esta reacción se desarrolla muy rápido, en segundos o minutos, aunque a veces puede durar varias horas. La rapidez con la que aparecen los síntomas suele indicar qué tan grave es la reacción.
Los síntomas de la anafilaxia pueden variar, pero los más comunes son:
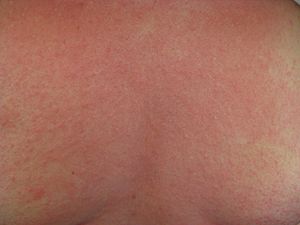
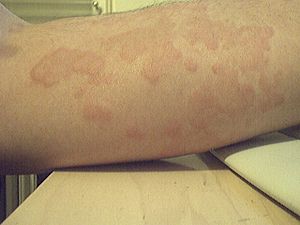
- En la piel: urticaria (ronchas con picazón), enrojecimiento, picazón intensa y angioedema (hinchazón, especialmente en la cara, alrededor de los ojos o la boca).
- En el sistema respiratorio: Congestión nasal, secreción nasal, estornudos, hinchazón de la garganta y cierre de los bronquios, lo que causa dificultad para respirar.
- En el sistema cardiovascular: Caída de la presión arterial y cambios en el ritmo cardíaco, lo que puede causar mareos, pulso débil y desmayos.
- En el sistema digestivo: Náuseas, vómitos, diarrea y dolor de estómago.
- En el sistema nervioso: ansiedad, desorientación, mareos, sensaciones extrañas como hormigueo, convulsiones y pérdida del conocimiento.
La anafilaxia se considera probable si se cumple uno de estos tres puntos en minutos u horas:
- Aparición repentina de síntomas en la piel y mucosas, más al menos uno de estos: problemas para respirar, presión arterial baja o problemas en otros órganos.
- Dos o más de estos síntomas rápidamente después de exponerse a un posible alérgeno: irritación de la piel o mucosas, problemas para respirar, presión arterial baja o problemas digestivos persistentes.
- Presión arterial baja después de exponerse a un alérgeno conocido para la persona (una caída de más del 30% de la presión normal).
Si la anafilaxia no se diagnostica y trata a tiempo, puede causar una obstrucción de las vías respiratorias por hinchazón de la garganta o un colapso del sistema circulatorio, lo que puede ser fatal.
¿Cómo se Diagnostica la Anafilaxia?
El diagnóstico de anafilaxia se basa principalmente en reconocer los síntomas. La relación entre la exposición a una sustancia y la reacción a menudo se confirma con el historial médico de la persona.
El primer paso es identificar si la persona estuvo expuesta a un alérgeno. Esto suele ser obvio, como una picadura de insecto o la administración de un medicamento. Sin embargo, si la causa no es clara, no se debe retrasar el tratamiento, ya que los síntomas pueden empeorar muy rápido.
Síntomas Clave
Después de la exposición, los síntomas aparecen en segundos o minutos, aunque a veces pueden tardar unas horas. Generalmente afectan la piel, el sistema cardiovascular, el respiratorio, el digestivo y el nervioso.
Síntomas generales: Malestar general, ansiedad, sensación de que algo malo va a pasar.
- Piel: Palidez, sudoración, picazón, ronchas y edema (hinchazón) generalizada o en la cara, alrededor de los ojos o la boca.
- Cardiovascular: Aumento del ritmo cardíaco, presión arterial baja, pulso débil, extremidades frías y desmayos.
- Respiratorio: Hinchazón de la garganta o cierre de los bronquios, lo que causa dificultad para respirar, cambios en la voz, respiración ruidosa (como un silbido) y coloración azulada en labios o uñas.
- Digestivo: Principalmente diarrea y vómitos.
- Nervioso: Ansiedad, desorientación, mareos, sensaciones de hormigueo o entumecimiento, convulsiones y pérdida del conocimiento.
Es importante saber que la anafilaxia es muy grave, pero si se trata a tiempo, la persona puede recuperarse rápidamente.
Pruebas de Laboratorio
Las pruebas de laboratorio no suelen ser la principal herramienta para el diagnóstico, ya que este es principalmente clínico. Sin embargo, pueden ayudar a confirmar la presencia de alérgenos específicos o a descartar otras condiciones.
Los niveles elevados de triptasa en la sangre pueden confirmar la activación de los mastocitos y, por lo tanto, la anafilaxia. Los niveles de triptasa alcanzan su punto máximo entre 60 y 90 minutos después del inicio de la reacción y pueden permanecer altos hasta 5 horas.
Pruebas Complementarias
Otras pruebas, como una radiografía de tórax o un electrocardiograma (ECG), pueden ser útiles en casos de problemas respiratorios graves o pérdida de conocimiento, especialmente en personas mayores.
¿Con Qué se Puede Confundir la Anafilaxia?
Es importante distinguir la anafilaxia de otras condiciones con síntomas similares, como:
- Síncope vasovagal (un desmayo común).
- Trastorno de ansiedad o ataques de pánico.
- Asma grave.
- Otras formas de choque.
- Un objeto extraño en las vías respiratorias.
El síncope vasovagal es el que más se confunde con la anafilaxia. En un desmayo vasovagal, generalmente no hay ronchas ni dificultad para respirar, y la presión arterial suele ser normal o incluso alta.
¿Cómo se Trata la Anafilaxia?
El tratamiento de la anafilaxia se basa en dos ideas principales:
- Detener la liberación de las sustancias químicas que causan la reacción.
- Corregir los cambios en la circulación sanguínea que ocurren.
Si no se trata, la anafilaxia puede llevar a una caída grave de la presión arterial y problemas cardíacos muy serios.
Tratamiento Inmediato
- Proteger las vías respiratorias: Asegurarse de que la persona pueda respirar. Si es necesario, dar oxígeno.
- Administrar líquidos: Poner una vía intravenosa rápidamente y dar líquidos (como suero salino).
- Posición: La persona debe acostarse boca arriba, o con los pies más elevados que la cabeza si su presión arterial es muy baja.
Tratamiento con Medicamentos
La epinefrina o adrenalina inyectada en el músculo es el medicamento más importante y de primera elección. Sus efectos ayudan a corregir los problemas de la anafilaxia:
- Ayuda a que los vasos sanguíneos se contraigan, lo que sube la presión arterial y reduce la hinchazón.
- Fortalece la actividad del corazón.
- Abre las vías respiratorias, facilitando la respiración.
En casos muy graves, la adrenalina se puede dar directamente en la vena, muy lentamente. Este medicamento es seguro y el riesgo de efectos secundarios es mínimo comparado con el peligro de no usarlo. En casos menos graves, se inyecta en el músculo y se puede repetir la dosis si no hay mejoría.
En personas con problemas cardíacos, a veces se prefieren otros medicamentos. También es útil dar oxígeno. Los antihistamínicos no son muy efectivos para la anafilaxia grave. Los corticoides son muy útiles para prevenir reacciones tardías.
Si el choque es prolongado, la persona necesitará cuidados intensivos. A veces es necesaria la ventilación artificial.
Tratamiento Preventivo
Es importante conocer los factores que aumentan el riesgo de anafilaxia, como tener antecedentes de alergias a medicamentos.
Si una persona con antecedentes de alergias va a someterse a una cirugía, se pueden tomar medidas preventivas:
- Elegir el anestésico que tenga menos probabilidades de causar una alergia.
- Dar medicamentos antihistamínicos antes de la cirugía.
- Dar medicamentos para calmar la ansiedad.
Galería de imágenes
-
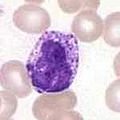
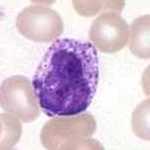
Imagen al microscopio óptico de un basófilo, una de las células responsables de la anafilaxia.
-
Papel de los mastocitos en el desarrollo de la respuesta alérgica.
-
Algunos mediadores de una célula cebada y las respuestas que provocan en diferentes medios. IL:Interleucina; GM-CSF:Factor estimulador de colonias monociticas y granulociticas; IFN:Interferon; TNF:Factor de Necrosis Tumoral; IgE: Inmunoglobulina E; LTB4:Leucotrieno B4; PAF:Factor Activador de plaquetas; PGD2: Prostaglandina D2; Prolif: Proliferación; Cels: Células; Prod: Producción.
Véase también
 En inglés: Anaphylaxis Facts for Kids
En inglés: Anaphylaxis Facts for Kids