Reanimación cardiopulmonar para niños
Datos para niños Reanimación cardiopulmonar |
||
|---|---|---|
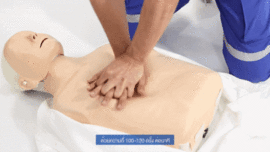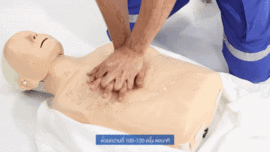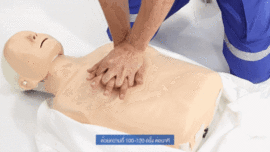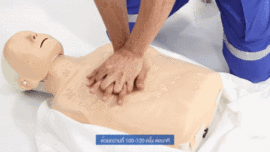
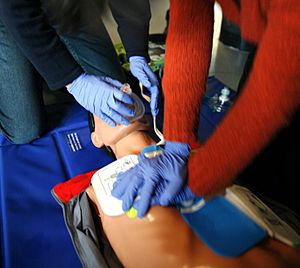 Reanimación cardiopulmonar realizada a un maniquí de entrenamiento médico
|
||
| Clasificación y recursos externos | ||
| CIE-9: | 99.60 | |
| MeSH | D016887 | |
| MedlinePlus | 000010 | |
| OPS-301 | 8-771 | |
La reanimación cardiopulmonar (conocida como RCP) es un conjunto de acciones importantes que se realizan para ayudar a una persona cuando su circulación sanguínea se detiene. Esto puede ocurrir por diversas razones. El objetivo principal de la RCP es asegurar que los órganos vitales, como el cerebro, reciban suficiente oxígeno.
Las partes principales de la RCP básica incluyen llamar a los servicios de emergencia y realizar compresiones en el pecho (también llamadas masaje cardíaco externo) junto con respiración artificial. También se pueden usar desfibriladores externos automáticos y maniobras para desatragantamiento.
Las recomendaciones para la RCP pueden cambiar según la edad de la persona y la causa de la emergencia. Se ha visto que cuando personas entrenadas inician la RCP pocos minutos después de que el corazón se detiene, estos procedimientos pueden salvar vidas.
Contenido
- Historia de la RCP
- ¿Cuándo se necesita la RCP?
- Límites de tiempo en la RCP
- Proceso de la reanimación cardiopulmonar (RCP)
- Desfibrilación
- Riesgos de la RCP en personas sanas
- Otros datos sobre la reanimación cardiopulmonar (RCP)
- Reanimación cardiopulmonar avanzada (médica)
- Situaciones especiales
- Galería de imágenes
- Véase también
Historia de la RCP
Orígenes de la reanimación
Desde el año 1776, ya se hablaba de cómo presionar una parte de la garganta (el cartílago cricoides) al dar respiración artificial por la boca. Esto ayudaba a evitar que el aire entrara al esófago.
Desarrollo de técnicas modernas
A finales de los años cincuenta, los doctores Peter Safar y James Elan crearon la idea de la "respiración boca a boca".
En 1960, William B. Kouwenhoven, Guy Knickerbocker y Jim Jude explicaron lo útil que era presionar el pecho para ayudar a la circulación de la sangre. Después, Safar estableció el protocolo de la RCP, que fue adoptado por la Asociación Estadounidense del Corazón.
Cambios en los protocolos de RCP
Entre 1991 y 2000, si una sola persona ayudaba a un adulto o niño mayor de ocho años, alternaba 15 compresiones en el pecho con 2 respiraciones. Las compresiones se hacían a un ritmo de 60 por minuto. Para un bebé, se daban 4 respiraciones al principio y luego se alternaban 5 compresiones con 1 respiración.
En el año 2000, se dejó de usar el término "masaje cardíaco externo" y se empezó a decir "compresiones torácicas". Hoy en día, el ritmo de las compresiones es el mismo para todas las edades: 100 por minuto. Solo se dan 2 respiraciones iniciales a los bebés.
¿Cuándo se necesita la RCP?
La reanimación cardiopulmonar debe hacerse a cualquier persona que haya dejado de respirar o cuyo corazón haya dejado de latir. Esto se sabe si la persona:
- No responde: no se mueve, no reacciona al tacto ni a la voz, y está inconsciente.
- No respira o su respiración es muy débil.
- No tiene pulso (latidos del corazón) o su pulso es muy débil.
- Si tienes dudas, es mejor empezar las compresiones en el pecho.
Se recomienda que toda persona en esta situación reciba reanimación, a menos que:
- La persona tenga una indicación clara de no ser reanimada.
- La persona muestre señales de muerte irreversible, como rigidez del cuerpo o manchas en la piel.
- No se espere ningún beneficio, porque las funciones vitales de la persona ya estaban muy deterioradas.
En adultos, la causa más común de que el corazón se detenga es un problema llamado "fibrilación ventricular". El tratamiento para esto es usar un desfibrilador lo antes posible. Cada minuto que pasa sin desfibrilación, las posibilidades de sobrevivir disminuyen un 10%. Si un adulto pierde el conocimiento de repente y estás solo, lo primero es llamar a los servicios de emergencia antes de empezar la RCP. La RCP ayuda a mantener a la persona con vida mientras llega la ayuda especializada. Por eso, es importante tener desfibriladores automáticos en lugares públicos como estadios o centros comerciales.
Límites de tiempo en la RCP
Tiempo antes de daños cerebrales
El tiempo que una persona puede estar sin recibir RCP antes de sufrir daños graves en el cerebro varía, pero suele ser de unos pocos minutos (entre 3 y 5 minutos, o un poco más). Algunas personas pueden fallecer en ese tiempo.
Duración de la RCP
No hay un tiempo fijo para saber cuánto tiempo puede seguir funcionando la RCP, ya que depende de muchos factores. Por eso, muchas guías recomiendan continuar la RCP hasta que lleguen los servicios médicos de emergencia. También sugieren conseguir un desfibrilador de emergencia (DEA) lo antes posible.
Proceso de la reanimación cardiopulmonar (RCP)
El proceso de primeros auxilios de la RCP sigue estos pasos:
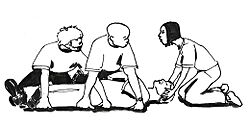
1. Asegurar la zona: Primero, asegúrate de que tanto la persona que necesita ayuda como tú estén en un lugar seguro, sin peligros como fuego o cables eléctricos. Si hay peligros que no se pueden quitar, mueve a la persona a un lugar seguro.
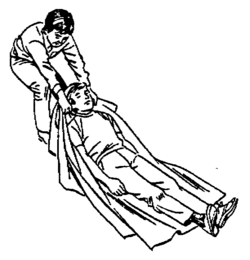
- Si hay posible lesión grave en la columna: Si crees que la persona podría tener una lesión en la columna vertebral (en la espalda o el cuello), evita moverla a menos que sea absolutamente necesario. Si debes moverla, hazlo con mucho cuidado, manteniendo su cabeza y espalda alineadas. Esto ayuda a prevenir más daños.
La persona debe quedar acostada boca arriba, sobre una superficie firme como el suelo, para poder realizar las compresiones correctamente.
| Cómo mover a una persona a un lugar seguro | |||||||||
|
|||||||||
2. Comprobar si se necesita reanimación: Una persona necesita RCP si no tiene pulso (su corazón no late) o si su pulso es muy débil. También la necesita si no respira o su respiración es muy débil. La falta de uno de estos signos lleva rápidamente a la falta del otro. La persona estará inconsciente.
Si la persona tiene una herida que sangra mucho, primero hay que intentar detener el sangrado (normalmente presionando la herida) antes de empezar la RCP, si la pérdida de sangre es muy rápida.
Para saber si la persona necesita RCP, tócala en un hombro y pregúntale en voz alta: "¿Qué te pasa?" o "¿Puedes oírme?".
Si no reacciona, puedes hacer más comprobaciones, pero sin perder mucho tiempo (los profesionales tardan solo 10 segundos). Algunas formas de comprobar su estado son:
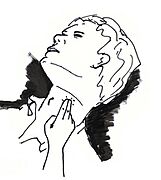
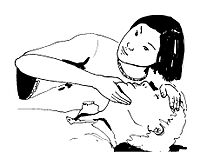
- Pulso carotídeo: Siente los latidos en cualquiera de los lados del cuello, cerca de la cabeza, encima de la "nuez de Adán" (mira la imagen de abajo).
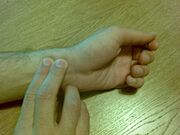
- Pulso radial: Si no puedes sentir el pulso en el cuello, puedes buscarlo en la muñeca (mira la imagen de abajo).
- Respiración: También puedes comprobar si respira (mira la imagen de abajo).
| Maneras de comprobar el estado de la víctima | |||||||||
|
|||||||||
3. Avisar y solicitar un desfibrilador: Esta fase consiste en avisar sobre el problema de la persona y conseguir un teléfono y un desfibrilador rápidamente. Si hay varias personas, pueden repartirse estas tareas para ahorrar tiempo. Una persona debe quedarse con el paciente para hacer la RCP.
Orden ideal de acciones: Este orden es el mejor para la mayoría de los casos. Si hay varias personas, pueden hacer estas acciones al mismo tiempo.
3A) Avisar a la gente cercana: Después de comprobar que la persona necesita RCP, lo primero es pedir ayuda a las personas que estén cerca. Pregunta si alguien sabe RCP o puede hacer otra tarea necesaria.
3B) Avisar por teléfono: La siguiente tarea es llamar o pedir que llamen a los servicios de emergencia (puedes consultar la lista internacional de números de emergencia). Algunas personas pueden llamar con el teléfono en altavoz mientras hacen la RCP.
- Si estás solo y sin teléfono: Si estás solo y no tienes teléfono, tu primera acción sería ir a buscar uno para llamar a emergencias. Pero solo hazlo si crees que los servicios médicos llegarán muy rápido, o si podrás volver en pocos minutos para seguir con la RCP.
3C) Traer un desfibrilador: Luego, alguien debe conseguir un desfibrilador (DEA) cercano. Se prefiere usar el desfibrilador antes que la RCP, si se puede conseguir en pocos minutos. Si llega un desfibrilador, úsalo de inmediato.
3D) Aplicar maniobras de RCP o el desfibrilador: Alguien debe quedarse con la persona para hacer la RCP hasta que llegue el desfibrilador y se use, o hasta que lleguen los servicios médicos y se hagan cargo.
Excepción para el orden de acciones (si estás solo y la causa es asfixia): Si estás solo y la persona dejó de respirar por asfixia (por ejemplo, por ahogamiento, o si es un niño o un bebé), el orden cambia:
3a) Realizar RCP previa por asfixia: Si estás solo y la causa es asfixia, empieza haciendo RCP durante 2 minutos (aproximadamente 5 ciclos de compresiones y ventilaciones).
3b) Avisar por teléfono: Después de hacer la RCP inicial, llama a los servicios de emergencia.
- Si estás solo y sin teléfono: Si no hay teléfono cerca, ve a buscar uno para llamar a emergencias. Pero solo hazlo si crees que los servicios médicos llegarán muy rápido, o si podrás volver en pocos minutos para seguir con la RCP.
3c) Traer un desfibrilador: Después, puedes preguntar por un desfibrilador cercano. Solo búscalo si puedes conseguirlo en muy pocos minutos, ya que estás solo y debes volver pronto para seguir con la RCP.
3d) Aplicar RCP o el desfibrilador: Si encuentras un desfibrilador, úsalo. Si no, sigue con la RCP hasta que lleguen los servicios médicos.
| Fase de avisos y solicitar desfibrilador: avisar alrededor, teléfono, desfibrilador, maniobras | |||||||||
|
|||||||||
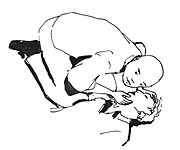
4. Preparar las vías respiratorias: En esta fase, la persona ya debe estar acostada boca arriba.
Intenta abrir la boca de la persona y, si es necesario, vacíala (mira las imágenes de abajo). También se suele usar la maniobra de inclinar su cabeza hacia atrás (mira la imagen de abajo).
| Manejo de las vías respiratorias | |||||||||
|
|||||||||
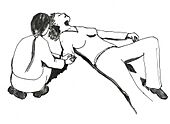
5. Comenzar la reanimación cardiopulmonar (RCP): La RCP se realiza desde un lado de la persona, que debe estar acostada boca arriba. Generalmente, es un ciclo de 30 compresiones en el pecho seguidas de 2 ventilaciones, que se repite continuamente hasta que llegue el desfibrilador o un equipo de especialistas.
- Si la causa del problema es asfixia (como ahogamiento), empieza con 2 ventilaciones iniciales antes de comenzar el ciclo, para que los pulmones reciban aire.
- Las series de 30 compresiones en el pecho se hacen con ambas manos (una sobre la otra) en la parte inferior del hueso central del pecho (el esternón). El ritmo debe ser de casi 2 compresiones por segundo (100 a 120 veces por minuto, como en la imagen de la derecha), y la profundidad de unos 5 cm (para adultos y niños). Deja que el pecho se levante completamente después de cada compresión. Para hacer las compresiones con el ritmo adecuado, pon una mano sobre la otra, con los brazos estirados, y balancéate un poco hacia adelante y hacia atrás. A los bebés se les presiona con solo dos dedos y a una profundidad menor (unos 4 cm). Si la persona es una mujer en un estado avanzado de gestación (más de 30 semanas), para mejorar su circulación, colócala sobre alguna ropa o base para que su útero quede ligeramente inclinado hacia su izquierda. Después de 30 compresiones, haz 2 ventilaciones. El objetivo principal de las compresiones es mantener a la persona con vida haciendo circular su sangre.
-
Las series de 2 ventilaciones introducen aire boca a boca en la persona. Sin embargo, algunos estudios sugieren que se pueden evitar las ventilaciones para simplificar la reanimación si la persona que ayuda no es profesional y la víctima es un adulto que sufrió un paro cardíaco (excepto si la causa es asfixia, en cuyo caso las ventilaciones son mejores). Además, si la persona parece tener una lesión en la columna vertebral y su cabeza está en una posición que impide la ventilación boca a boca, enderezar la cabeza podría ser riesgoso. En ese caso, una persona no profesional puede preferir hacer solo las compresiones.270x270px
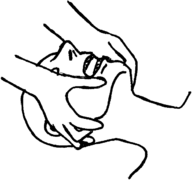
Las ventilaciones se hacen tapando la nariz de la persona e insuflando aire en su boca (sellándola con tu boca, sin que se escape aire). A los niños pequeños, puede que necesites cubrirles la nariz y la boca a la vez con tu boca. La cabeza de un bebé debe estar recta, mirando hacia adelante. Debes notar que el pecho de la persona se hincha con cada ventilación. No soples demasiado aire para evitar mucha presión. Después de 2 ventilaciones, vuelve a hacer las 30 compresiones y sigue alternando hasta que la persona se recupere.
Si hay dos personas para la reanimación y la persona es un niño, una puede hacer las compresiones y la otra las ventilaciones, lo que permite hacer el doble de ventilaciones (2 por cada 15 compresiones). Si hay mascarillas o filtros de ventilación disponibles, úsalos para sellar el rostro y evitar infecciones.
- Desfibrilador: Además, pide y usa un desfibrilador para intentar una desfibrilación en la persona inconsciente, por si eso resuelve el problema. La desfibrilación debe comenzar tan pronto como llegue el desfibrilador.
Desfibrilación
La desfibrilación se usa para problemas cardíacos causados por latidos irregulares del corazón, como la fibrilación ventricular. Un desfibrilador puede corregir este problema dando una descarga eléctrica para que el corazón vuelva a latir normalmente.
Es menos probable que un desfibrilador sea necesario en casos de niños menores de ocho años, personas que se ahogaron o que sufrieron una intoxicación. Sin embargo, si una persona sufre un paro cardíaco, es bueno que alguien consiga un desfibrilador cercano y lo use, ya que son comunes y fáciles de usar, por si acaso ayuda a resolver el problema.
El desfibrilador que se usa fuera de los hospitales es una máquina portátil llamada desfibrilador externo automático (DEA). Cualquier persona puede usarlo sin experiencia, ya que da instrucciones de voz.
Uso del desfibrilador
Antes de usar el desfibrilador, la persona debe estar acostada boca arriba sobre una superficie firme. También debe estar inconsciente.
Un desfibrilador DEA te dirá, con instrucciones de voz, cómo usarlo. El desfibrilador podría pedirte que hagas RCP complementaria (principalmente compresiones, y quizás boca a boca).
Cómo usar el desfibrilador
Antes de usar el desfibrilador, ten en cuenta que el agua y los metales pueden conducir electricidad. Si la persona está mojada, sécala brevemente. No es necesario quitar piercings o joyas, pero evita poner los parches del desfibrilador directamente sobre ellos.
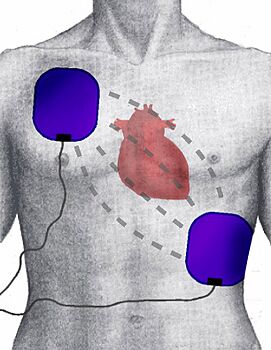
Enciende el desfibrilador y coloca sus parches con electrodos en las posiciones que se muestran en la imagen de arriba a la derecha, una vez que la piel esté seca. Si la persona tiene un aparato implantado en alguno de esos puntos, coloca el parche un poco más lejos (unos 8 centímetros). Para niños pequeños (entre 1 y 8 años, o hasta 25 kg), es mejor usar parches infantiles y dosis eléctricas más bajas. Si no es posible, usa los tamaños y dosis de adulto. Si los parches son demasiado grandes o hay algún problema para colocarlos como en la imagen, pon uno en el pecho y el otro en la espalda (el de arriba en la espalda y el de las costillas en el centro del pecho).
Cuando el aparato diga que está analizando los latidos, detén cualquier RCP manual. Durante las posibles descargas eléctricas, aléjate y no toques a la persona para evitar recibirlas. El desfibrilador te guiará con instrucciones de voz durante todo el proceso. Normalmente, consistirá en varios ciclos, cada uno con 2 minutos de RCP y una descarga eléctrica al final, hasta que la persona vuelva a respirar o lleguen los servicios médicos.
Riesgos de la RCP en personas sanas
Las prácticas de reanimación cardiopulmonar no deben hacerse en personas sanas, sino en simuladores especiales. Hay un riesgo al practicar RCP en alguien que no la necesita, ya que puede causar lesiones o problemas. Solo se acepta este riesgo cuando es absolutamente necesario para salvar una vida. Por eso, es importante usar simuladores y métodos de protección durante el entrenamiento.
Otros datos sobre la reanimación cardiopulmonar (RCP)
Las acciones que ayudan a sobrevivir a una persona que sufre una emergencia cardíaca suelen ser iniciadas por personas comunes y se conocen como la "cadena de supervivencia":
- Reconocer rápidamente la emergencia cardíaca y pedir ayuda.
- RCP temprana con énfasis en las compresiones en el pecho.
- Desfibrilación rápida.
- Soporte médico avanzado.
- Cuidados después de la emergencia cardíaca.
Una RCP de buena calidad aumenta las posibilidades de supervivencia. Las características importantes de una buena RCP son:
- Empezar las compresiones antes de 10 segundos desde que se identifica la emergencia.
- Comprimir fuerte y rápido: al menos 100 compresiones por minuto y una profundidad de al menos 5 cm para adultos, y al menos un tercio del diámetro del pecho para niños (5 cm) y bebés (4 cm).
- Permitir que el pecho se expanda completamente después de cada compresión.
- Minimizar las interrupciones entre las compresiones (menos de 10 segundos).
- Realizar ventilaciones efectivas para que el pecho se eleve.
- Evitar dar demasiadas ventilaciones.
Para una sola persona que ayuda, las acciones básicas se resumen con las iniciales CAB:
- C: de Circulación, que incluye las compresiones en el pecho.
- A: del inglés Airway, que significa abrir las vías respiratorias.
- B: del inglés Breathing, que es iniciar la respiración artificial.
Desde 2010, el Comité Internacional de Enlace sobre Reanimación (ILCOR) recomienda que los adultos que ayudan empiecen la reanimación con las compresiones en el pecho, en lugar de abrir primero la vía aérea y dar ventilación.
La secuencia ABC se mantiene para casos de emergencia súbita, como ahogamiento, electrocución, asfixia o hemorragia. En el caso de niños, o cuando la emergencia es por ahogamiento, inhalación de humo o gases, o por baja temperatura corporal, se recomienda hacer RCP durante un minuto antes de llamar a los servicios de ayuda. Esto se debe a que el oxígeno rápido a las células puede ayudar a la persona.
Acciones previas a la reanimación
Debes revisar que la zona sea segura. Por ejemplo, si encuentras a alguien inconsciente o que pudo haber recibido una descarga eléctrica, asegúrate de que no te ocurra lo mismo. Si hay alguien más, pídele que llame a los servicios de emergencia (puedes consultar la lista internacional de números de emergencia) y que dé la siguiente información:
- El número de teléfono desde el que se llama.
- La ubicación exacta de la persona.
- El tipo de emergencia.
- El tipo de ayuda que se está dando.
- Tu nombre.
- Si se necesita otro tipo de ayuda (bomberos, policía).
Luego, evalúa a la persona:
- Evalúa la conciencia: Pregúntale cómo está. Si responde, significa que respira y tiene pulso. Si no responde, pellízcale suavemente los hombros. Si reacciona, sigue observando. Si no reacciona, llama a emergencias. Una forma rápida de evaluar la conciencia es ver si responde:
- Alerta: Está despierto y habla.
- Verbal: Responde cuando le hablas en voz alta.
- Dolor: Responde al dolor (por ejemplo, con gestos o quejidos si lo pellizcas).
- Inconsciente: No responde.
- Evalúa la respiración: Acércate a la boca de la persona con tu mejilla para sentir su aliento y mira si su pecho se mueve. Si respira, es importante también buscar el pulso.
- Ver: Mira si el pecho se eleva y baja.
- Escuchar: Escucha el sonido de la respiración.
- Sentir: Con los dedos índice y medio, siente el pulso en el cuello (pulso carotídeo), a un lado de la tráquea.
- Activa el sistema de emergencias.
- Evalúa el pulso: Hay varios lugares para buscar el pulso:
-
- Pulso central: En las arterias carótidas (a ambos lados de la garganta) o en las arterias femorales (en la ingle).
- Pulso periférico: En las arterias radiales (en la muñeca). Este es menos recomendable en emergencias graves, ya que la sangre se concentra en los órganos vitales.
Si no encuentras pulso, inicia las compresiones en el pecho, es decir, la RCP.
Según las guías del European Resuscitation Council (ERC) de 2010, el pulso no es el único criterio para decidir si empezar la RCP. La respiración es más importante porque es más fácil de verificar. Además, estas guías dicen que las personas entrenadas deben dar ventilaciones con una relación de 30 compresiones por cada 2 ventilaciones. Para las personas no entrenadas, se recomienda la RCP solo con compresiones en el pecho, guiada por teléfono.
Reconocimiento de una emergencia cardíaca
Reconocer una emergencia cardíaca es clave para empezar el tratamiento a tiempo. Si no hay señales de una emergencia cardíaca, no es necesario hacer RCP.
Generalmente, la primera señal es que la persona no se mueve ni reacciona a la voz o al tacto. Si estás solo, pide ayuda. Debes hacer RCP si la persona adulta no responde y no respira normalmente (solo jadea o boquea). Empieza con las compresiones (C-A-B), sin necesidad de verificar el pulso. Estudios muestran que, durante una emergencia cardíaca, la percepción del pulso es incorrecta en el 50% de los casos. El estrés y el esfuerzo físico pueden hacer que sientas tu propio pulso en los dedos.
Una vez que se determina que una persona necesita RCP, se avisa al sistema de rescate profesional y se inician de inmediato las compresiones en el pecho.
Evaluar el estado de conciencia con el método AVDI es más rápido:
- A: Alerta (despierto).
- V: Verbal (solo responde al hablarle).
- D: Dolor (solo responde al dolor).
- I: Inconsciente (no responde).
En adultos, la emergencia cardíaca suele ser repentina y por un problema del corazón. En niños, suele ser por problemas respiratorios o de circulación. Es muy importante identificar estos problemas en niños para reducir la probabilidad de una emergencia cardíaca y aumentar sus posibilidades de recuperación.
Secuencia y proporción en la RCP
En adultos, niños y lactantes, si solo hay una persona ayudando, se recomienda una relación de 30 compresiones por cada 2 ventilaciones (30:2). Esta relación simplifica la enseñanza, ayuda a recordar los pasos, aumenta el número de compresiones y reduce las interrupciones.
Si hay dos personas ayudando a niños o bebés, se prefiere una secuencia de 15 compresiones por cada 2 ventilaciones (15:2). En recién nacidos, se recomienda una secuencia de 30:2, a menos que se conozca la causa de la emergencia cardíaca.
Si se tiene un acceso avanzado a la vía aérea (como un tubo especial), se recomienda dar de 8 a 10 ventilaciones por minuto sin interrumpir las compresiones.
Cada cinco ciclos de 2 ventilaciones y 30 compresiones, se reevalúa la respiración. La RCP se continúa hasta que llegue la ayuda médica avanzada o la persona muestre signos de que respira.
Con dos o más personas ayudando
La secuencia es la misma que si solo hubiera una persona, pero después de ver que la persona no responde, una persona se encarga de las compresiones y otra de la respiración artificial. Por ejemplo, la persona A busca ayuda mientras la persona B empieza la RCP. Cuando la persona A regresa, puede usar un desfibrilador si está disponible o reemplazar a la persona B en las compresiones si está cansada.
La persona que hace las compresiones debe contarlas en voz alta. Esto ayuda a que los demás sepan cuándo dar la respiración artificial y a mantener un ritmo uniforme.
Las compresiones en el pecho se hacen igual que con una sola persona: 2 respiraciones boca a boca por cada 30 compresiones. Usar dispositivos es más efectivo que la respiración boca a boca, porque reduce el tiempo entre respiraciones y compresiones.
Las compresiones en el pecho
Las compresiones en el pecho (también llamadas "masaje cardíaco externo") permiten que la sangre con oxígeno circule por el cuerpo. Consisten en presionar el centro del tórax para comprimir el pecho:
- En un adulto y un niño de más de ocho años, el esternón debe bajar de 5 a 6 cm.
- En un niño entre uno y ocho años, el esternón debe bajar de 3 a 4 cm.
- En un bebé de menos de un año, el esternón debe bajar de 2 a 3 cm (un tercio del diámetro del pecho).
Al comprimir el pecho, también se comprimen los vasos sanguíneos, lo que impulsa la sangre al resto del cuerpo. Para que las compresiones sean efectivas, la persona debe estar sobre una superficie dura. Si está en una cama, hay que moverla al suelo antes de empezar la RCP.
La posición de las manos es importante para que las compresiones sean efectivas. Debes hacer compresiones regulares, permitiendo que el pecho recupere su forma original entre cada compresión. El tiempo de relajación debe ser igual al tiempo de compresión. Esto permite que la sangre regrese al corazón.
El ritmo de las compresiones debe ser suficiente para que la sangre circule, pero no demasiado rápido, para que la circulación sea efectiva. Para mantener un ritmo regular, se aconseja contar en voz alta:
-
-
- Número (durante la compresión) - y (durante la relajación).
-
Por ejemplo: "Uno-y-dos-y-tres- [...] -y-trece-y-catorce-y-quince".
Las ventilaciones artificiales
Una de las primeras ayudas es la ventilación artificial. Cuando la circulación sanguínea se detiene, el cerebro y el corazón dejan de recibir oxígeno. Los daños cerebrales pueden aparecer después de tres minutos sin respirar, y las posibilidades de sobrevivir son casi nulas después de ocho minutos.
Dar oxígeno artificialmente a la sangre y hacerla circular ayuda a evitar o retrasar estos daños, dando una oportunidad de supervivencia.
La ventilación artificial consiste en enviar aire a los pulmones de la persona, soplando con la boca o con un dispositivo. La ventilación artificial sin dispositivos (boca a boca, boca a nariz, o boca a boca y nariz en bebés) usa aire que contiene un 16% de oxígeno. Si se usa un dispositivo con una bolsa y máscara, se administra aire ambiente con un 21% de oxígeno. Si se conecta una botella de oxígeno médico, la cantidad de oxígeno que se inhala aumenta mucho, llegando casi al 100%.
El aire que se sopla va a los pulmones, pero una parte también puede ir al estómago. El estómago se hincha con cada insuflación. Si no se le da tiempo para desinflarse, el aire podría arrastrar el contenido ácido del estómago (jugos gástricos) hacia las vías respiratorias, lo que podría dañar gravemente los pulmones y poner en riesgo la supervivencia de la persona. Por eso, hay que soplar sin exceso, de forma regular, durante dos segundos cada insuflación, y detenerse tan pronto como se vea que el pecho se levanta.
En el pasado, se presionaba el cartílago cricoides para evitar que el contenido del estómago regresara durante la RCP. Actualmente, no se recomienda hacer esta maniobra de forma rutinaria.
Reanimación cardiopulmonar avanzada (médica)
La reanimación cardiopulmonar avanzada se enfoca en la "reanimación cardiocerebral", que busca salvar la vida con el mejor resultado posible para el cerebro.
Para esto, se considera:
- El tipo de emergencia cardíaca.
- El ritmo inicial del corazón.
- Las fases de la emergencia cardíaca.
- La rápida disminución del flujo sanguíneo al corazón y al cerebro con cada interrupción de las compresiones.
- Que la sangre tiene suficiente oxígeno al principio de la emergencia.
- Que la ventilación a presión puede disminuir el retorno de la sangre al corazón e interrumpir las compresiones.
- Los cuidados después de la emergencia cardíaca.
La RCP especializada, realizada por un equipo médico entrenado, es el último paso antes de la admisión al hospital. Idealmente, estos procedimientos se hacen en los diez minutos siguientes a la emergencia cardíaca, después de la desfibrilación.
Vía aérea y ventilación. No es la prioridad principal
No hay datos que apoyen un método específico para abrir y mantener la vía aérea durante una emergencia cardíaca. El mejor enfoque depende de las circunstancias y de la habilidad de la persona que ayuda.
La intubación, que es introducir un tubo en la tráquea para conectar a un respirador artificial, se considera la mejor forma de asegurar la ventilación. Sin embargo, hay mucha evidencia de que sin el entrenamiento adecuado, los intentos fallidos y las complicaciones son muy altos.
Para adultos, el protocolo para una emergencia cardíaca indica el uso inmediato de oxígeno al 100%. No hay suficiente evidencia para decir si es mejor usar concentraciones específicas de oxígeno o aire ambiente en el soporte avanzado.
Estudios muestran que, después de que la circulación se recupera, el pronóstico cerebral mejora si se administra oxígeno para mantener un nivel de oxígeno en la sangre del 94 al 96%, en comparación con una hora de ventilación continua con oxígeno al 100%.
Se coloca un acceso vascular (una vía en una vena del brazo o del cuello) mientras se continúan las compresiones en el pecho.
También se usa un capnómetro, que mide la cantidad de dióxido de carbono (CO2) que se exhala. Esto indica qué tan efectiva es la reanimación, ya que si la persona exhala CO2, significa que el oxígeno llegó a las células y el CO2 fue transportado a los pulmones para ser expulsado.
Soporte circulatorio
También se administran medicamentos, como adrenalina, y líquidos. El desfibrilador puede conectarse a un estimulador cardíaco externo si el corazón late muy lento.
En una mujer en un estado avanzado de gestación, si el bebé es potencialmente viable pero la reanimación no funciona, se debe considerar una cesárea de emergencia.
Se ha estudiado el interés de otros tratamientos antes de llegar al hospital, aunque no son estándar:
→ Inyección de vasopresina: Ayuda a que los vasos sanguíneos se contraigan, mejorando la circulación de la sangre y aumentando las posibilidades de supervivencia.
→ Masaje cardíaco interno: Esta técnica implica hacer una pequeña incisión en el pecho para presionar directamente el corazón. Permite una mejor circulación, pero tiene riesgos de sangrado e infección.
En Europa, se prefiere que la persona sea transportada solo cuando su estado es más o menos estable. La RCP se continúa en el mismo lugar hasta que fallece o se recupera. Esto se conoce como el método "quedarse y actuar". Esto es diferente de la práctica en Estados Unidos, que prefiere transportar a la persona lo más rápido posible a un centro especializado, sin importar su estado. Esto se conoce como el método "cargar y correr".
Situaciones especiales
Reanimación médica del recién nacido
La reanimación cardiopulmonar cerebral del recién nacido es un procedimiento planeado, no improvisado, que se realiza en la sala de parto o en la sala de neonatología. Generalmente, participan tres profesionales de la salud: uno asegura una vía umbilical, otro un tubo en la tráquea y el tercero prepara los medicamentos.
Se usa un catéter umbilical para la arteria o vena umbilical. Se inserta con ayuda de una radiografía para asegurar que quede en la posición correcta.
También se usa un catéter traqueal, que se inserta 1 cm más allá de la glotis. A este se conecta una bolsa de reanimación (ambú) transparente con una válvula de presión, sin exceder los 30 cm de agua. Si la presión es muy alta, el ambú hace un ruido para advertir del riesgo para el pulmón del recién nacido. Por la válvula de exhalación se expulsa el CO2.
Los medicamentos usados incluyen oxígeno, que debe manejarse con cuidado para no dañar las células cerebrales. La adrenalina sin diluir es muy fuerte, por lo que solo se usa en casos de alergias graves o crisis de asma. Por vía intravenosa, se diluye 1 cc con 9 cc de agua destilada, y de esa dilución se usa 0,2 o 0,3 cc/kg por dosis.
Si por cada tres latidos o compresiones se da una respiración con la bolsa Ambú, el total por minuto es de 40 ventilaciones y 120 compresiones, que son valores similares a la frecuencia respiratoria y cardíaca de un recién nacido.
Factores a considerar en recién nacidos
Se consideran factores previos al nacimiento, como:
- Diabetes de la madre.
- Embarazo más allá de la fecha prevista.
- Presión arterial alta durante el embarazo.
- Anemia del bebé.
- Fallecimiento previo de un bebé.
- Sangrado en el segundo o tercer trimestre.
- Infección de la madre.
- Enfermedades cardíacas, renales, pulmonares, tiroideas o neurológicas de la madre.
- Exceso o falta de líquido amniótico.
- Ruptura temprana de la bolsa.
- Embarazo de múltiples bebés.
- Diferencia entre el tamaño del bebé y las fechas.
- Uso de ciertos medicamentos por la madre.
- Malformaciones del bebé.
- Disminución de la actividad del bebé.
- Falta de atención prenatal.
- Madre de edad avanzada.
Durante el parto
- Nacimiento por cesárea de emergencia.
- Nacimiento asistido con fórceps o ventosas.
- Posición anormal del bebé.
- Parto prematuro.
- Parto muy rápido.
- Infección de la placenta.
- Ruptura prolongada de la bolsa (más de 18 horas antes del nacimiento).
- Parto prolongado (más de 24 horas).
- Bebé muy grande.
- Cambios en la frecuencia cardíaca del bebé.
- Administración de ciertos medicamentos a la madre en las 4 horas previas al nacimiento.
- Líquido amniótico con meconio.
- Cordón umbilical fuera de lugar.
- Desprendimiento temprano de la placenta.
- Placenta previa.
- Sangrado importante durante el nacimiento.
Reanimación médica de una mujer en estado de gestación
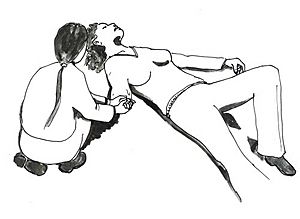
En el caso de una mujer visiblemente en un estado avanzado de gestación (más de 30 semanas), es útil elevar el costado o el glúteo derecho. Esto ayuda a que la sangre regrese al corazón, al liberar la vena principal (vena cava inferior) del peso del bebé. Es decir, debe colocarse de lado izquierdo. Esto se puede hacer poniendo ropa doblada debajo del glúteo derecho.
El resto de la reanimación cardiopulmonar (RCP) es igual.
Galería de imágenes
Véase también
 En inglés: Cardiopulmonary resuscitation Facts for Kids
En inglés: Cardiopulmonary resuscitation Facts for Kids