Fiebre del Zika para niños
Datos para niños Fiebre del Zika |
||
|---|---|---|
 Erupción cutánea durante infección de la fiebre del Zika.
|
||
| Especialidad | Infectología | |
| Síntomas | Fiebre, ojos rojos, dolor en las articulaciones, dolor de cabeza, erupción maculopapular, a veces ninguno | |
| Complicaciones | Síndrome de Guillain-Barré, durante el embarazo puede causar microcefalia en el bebé. | |
| Sinónimos | ||
|
||
La fiebre del Zika, también conocida como enfermedad del Zika o simplemente zika, es una enfermedad causada por el virus del Zika. Este virus pertenece a un grupo llamado Flavivirus. Se transmite principalmente por la picadura de mosquitos que son vectores, es decir, que llevan el virus. Estos mosquitos son del género Aedes.
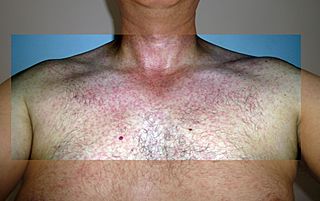
Los síntomas del Zika son parecidos a los de otras enfermedades transmitidas por mosquitos, como el dengue o el chikunguña. Sin embargo, la mayoría de las personas (entre el 60% y el 80%) no presentan ningún síntoma. Cuando aparecen, los síntomas suelen ser leves y duran poco, de 2 a 7 días. Incluyen fiebre, ojos rojos (conjuntivitis), dolor en las articulaciones y erupciones en la piel. Estas erupciones suelen empezar en la cara y luego se extienden por el cuerpo.
En abril de 2015, un gran brote epidémico de virus del Zika comenzó en Brasil. Luego se extendió a otros países de Sudamérica, Centroamérica y el Caribe. Los expertos en salud que estudiaron este brote en Brasil, sospecharon que la enfermedad podía causar microcefalia. La microcefalia es una malformación en los bebés nacidos de mujeres que se infectaron durante el embarazo.
Contenido
¿Cómo se Transmite el Virus del Zika?
El virus del Zika se transmite principalmente por la picadura de mosquitos del género Aedes. En las regiones tropicales, el mosquito más común que lo transmite es el Aedes aegypti. También se ha encontrado el virus en otras especies de mosquitos Aedes, como A. africanus y A. hensilli.
Durante un brote en las Islas Yap en 2007, el mosquito Aedes hensilli fue el principal transmisor. En la Polinesia Francesa en 2013, el Aedes polynesiensis fue el responsable de la propagación.
Otros Modos de Transmisión
Se han confirmado algunos casos donde el virus se transmitió de persona a persona. También puede pasar de una madre a su bebé durante el embarazo o el parto. Al igual que otros virus similares, el Zika podría transmitirse a través de transfusión sanguínea. Por eso, algunos países han creado planes para detectar el virus en la sangre de los donantes. Además, científicos han encontrado el virus en la saliva y la orina.
¿Cómo se Diagnostica el Zika?
Es difícil saber si alguien tiene Zika solo por los síntomas, ya que son muy parecidos a los de otras enfermedades. Para un diagnóstico preciso, se usan pruebas de laboratorio.
Una de las pruebas se llama RT-PCR. Esta prueba busca el virus en la sangre, saliva u orina. La Organización Mundial de la Salud recomienda hacer esta prueba en los primeros días de los síntomas. Más tarde, se pueden buscar anticuerpos en la sangre, que son defensas que el cuerpo crea contra el virus.
Es importante que los médicos consideren otras enfermedades con síntomas similares. Entre ellas están el dengue, la malaria y la rubéola. No hay pruebas comerciales de Zika que sean fáciles de conseguir para todos.
¿Cuáles son los Síntomas del Zika?
Los síntomas del Zika son parecidos a los del dengue, pero suelen ser más leves. Generalmente duran de dos a siete días. Como mencionamos, entre el 60% y el 80% de las personas infectadas no tienen síntomas.
Cuando aparecen, los síntomas incluyen:
- Erupciones en la piel (manchas rojas) que empiezan en la cara o el tronco y se extienden.
- Fiebre.
- Dolor en las articulaciones (artralgias).
- Ojos rojos (conjuntivitis no purulenta).
- Dolores musculares.
- Dolor de cabeza.
- Dolor detrás de los ojos.
- En menor medida, vómito y diarrea.
En casos muy raros, se cree que el Zika puede causar complicaciones como el síndrome de Guillain-Barré. En general, el Zika es una enfermedad que no suele ser grave y rara vez causa la muerte.
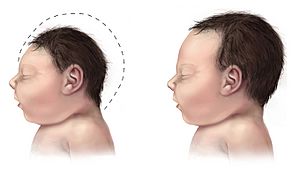
Zika y la Microcefalia: Una Preocupación Importante
La microcefalia es una condición en la que el cerebro de un bebé no se desarrolla correctamente. Esto hace que nazcan con una cabeza más pequeña de lo normal. En algunos casos, puede ser muy grave.
En noviembre de 2015, el Ministerio de Salud de Brasil alertó sobre una posible conexión entre el virus del Zika y los casos de microcefalia en recién nacidos. Esto se basó en estudios de bebés cuyas madres tuvieron Zika durante el embarazo. Se encontró el virus en el líquido que rodea al bebé en el útero. Los estudios mostraron que estos bebés tenían cabezas pequeñas y problemas en el desarrollo del cerebro.
A finales de enero de 2016, el ministerio brasileño confirmó esta relación. Se reportaron más de 2400 casos de microcefalia en Brasil para mediados de diciembre de 2015, con algunas muertes. Debido a esto, los gobiernos de Brasil y otros países como Colombia y El Salvador aconsejaron a las mujeres que consideraran posponer sus embarazos. Esto era para reducir los posibles riesgos para el bebé.
¿Existe un Tratamiento para el Zika?
Antes del brote de 2015-2016, el virus del Zika no había sido muy estudiado. Por eso, no existe un tratamiento específico para curar la infección.
Generalmente, el tratamiento se enfoca en aliviar los síntomas. Se usan medicamentos para el dolor y la fiebre, como el paracetamol. Otros medicamentos como la aspirina solo deben usarse si se descarta el dengue, para evitar riesgos de sangrado. Además, la aspirina no debe usarse en niños debido a otro riesgo de salud.
Para las mujeres que están esperando un bebé, se les recomienda evitar viajar a zonas donde el Zika es común. Esto es para reducir la probabilidad de infección. Una vez que ocurre la infección, el tratamiento se limita a aliviar los síntomas.
¿Cómo Prevenir la Fiebre del Zika?
Actualmente, no hay una vacuna contra el virus del Zika. Sin embargo, desarrollar una vacuna es una prioridad para los Institutos Nacionales de la Salud de Estados Unidos.
Dado que el virus se transmite por mosquitos, la mejor manera de prevenir la enfermedad es controlar estos insectos y evitar sus picaduras. Los Centros de Control y Prevención de Enfermedades (CDC) recomiendan lo siguiente:
- Cubrir la piel expuesta usando camisas de manga larga y pantalones.
- Usar repelente contra insectos que contenga ingredientes activos como DEET o Icaridina.
- Siempre seguir las instrucciones del producto repelente y volver a aplicarlo cuando sea necesario.
- Si usas protector solar, aplícalo primero, deja que se seque y luego aplica el repelente.
- Al aplicar repelente en niños, evita sus manos, ojos o boca.
- Usar ropa y otros objetos (como botas o tiendas de campaña) tratados con permetrina.
- Quedarse y dormir en lugares cerrados o protegidos con mallas en las ventanas y puertas.
- Usar toldillos o mosquiteras si duermes en un área expuesta a los mosquitos.
Historia y Propagación del Zika
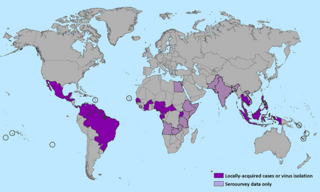
El virus del Zika fue descubierto por primera vez en 1947 en un mono en el bosque de Zika en Uganda. En 1968, se encontró por primera vez en seres humanos en Nigeria. Entre 1951 y 1981, se encontraron pruebas de infección en personas en varios países de África y Asia, como India, Indonesia y Tailandia.
El primer brote grande fuera de África y Asia ocurrió entre abril y julio de 2007 en las Islas Yap, en Estados Federados de Micronesia. Se confirmaron 108 casos. Los síntomas más comunes fueron erupciones, fiebre, dolor en las articulaciones y ojos rojos. No se reportaron muertes. El mosquito Aedes hensilli fue probablemente el principal transmisor.
A finales de octubre de 2013, hubo otro brote en la Polinesia Francesa, donde se identificaron aproximadamente 10,000 casos. El mosquito Aedes polynesiensis fue el causante de la propagación en este brote.
El Brote del Zika en América
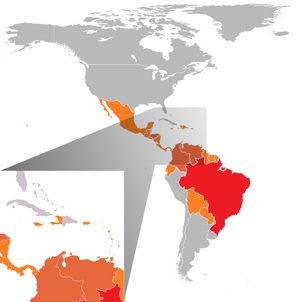
La transmisión del virus en América comenzó en febrero de 2014 en la Isla de Pascua en Chile. Sin embargo, el virus no se extendió al continente americano hasta abril de 2015. Fue entonces cuando un gran brote epidémico comenzó en el noreste de Brasil. Desde allí, se propagó a otros países de Sudamérica, Centroamérica y el Caribe durante el resto del año.
Para finales de 2015, varios países de América habían confirmado la presencia del virus del Zika. Las autoridades brasileñas pensaron que el brote pudo haber comenzado por el aumento de visitantes extranjeros durante la Copa Mundial de Fútbol de 2014. Esto, junto con la gran cantidad de mosquitos Aedes aegypti en la región, pudo haber ayudado a la propagación. Sin embargo, otras teorías sugieren que pudo estar relacionado con otros eventos o la visita del papa Francisco en 2013. Ninguna de estas teorías se ha confirmado.
El 27 de noviembre de 2015, la OMS (Organización Mundial de la Salud) emitió una alerta. Esta alerta era por la posible relación entre el virus del Zika y la microcefalia. La OMS informó que se estaban investigando 1248 casos de microcefalia en Brasil. La cantidad de casos de microcefalia en recién nacidos en Brasil había aumentado mucho desde 2010.
El 28 de noviembre de 2015, el Ministerio de Salud de Brasil confirmó por primera vez la relación entre el virus del Zika y la microcefalia. Esto ocurrió después de que se detectara el virus en un bebé que nació con microcefalia y otras anomalías, y que falleció poco después de nacer.
El 15 de enero de 2016, los Centros para el Control y Prevención de Enfermedades (CDC) de Estados Unidos emitieron una alerta de viaje. Aconsejaron a las mujeres que estaban esperando un bebé que consideraran posponer sus viajes a Brasil y a otros países donde se había reportado el Zika. Otros países también emitieron alertas similares.
Investigaciones para Combatir el Zika
Se están investigando diferentes métodos para prevenir la propagación del Zika. Uno de ellos es criar y liberar mosquitos que han sido modificados genéticamente. Estos mosquitos están diseñados para no transmitir enfermedades o para reducir las poblaciones de mosquitos.
Otra técnica que se investiga es hacer que los mosquitos machos sean estériles. Esto se logra usando radiación. La idea es que, al liberar estos mosquitos estériles, se reduzca la cantidad de mosquitos que pueden transmitir el virus. En 2016, la Organización Mundial de la Salud apoyó pruebas de campo con mosquitos Aedes aegypti machos modificados genéticamente para ayudar a detener la propagación del virus del Zika.
Véase también
 En inglés: Zika fever Facts for Kids
En inglés: Zika fever Facts for Kids