Electrocardiograma para niños
Datos para niños Electrocardiograma(prueba diagnóstica) |
||
|---|---|---|
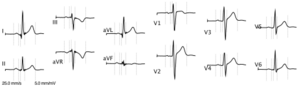
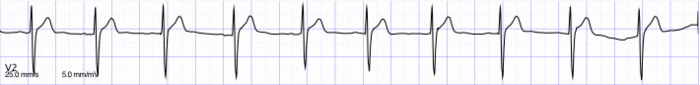
 ECG del corazón con ritmo sinusal normal
|
||
| Características técnicas | ||
| Clasificación y recursos externos | ||
El electrocardiograma (ECG o EKG, del alemán Elektrokardiogramm) es un dibujo que muestra la actividad eléctrica de tu corazón a lo largo del tiempo. Se obtiene colocando unos pequeños sensores (llamados electrodos) en la piel de tu pecho. Estos sensores se conectan a una máquina llamada electrocardiógrafo, que registra la información en una tira de papel continua. Es una herramienta muy importante para los médicos, ya que les ayuda a detectar y diagnosticar problemas del corazón, cambios en el metabolismo y otras condiciones. También sirve para saber cuánto dura cada ciclo cardíaco.
Contenido
¿Cómo se descubrió el ECG?
En 1872, un estudiante llamado Alexander Muirh, en Londres, conectó cables a la muñeca de un paciente para registrar los latidos de su corazón. Esta actividad se pudo ver gracias a un aparato llamado electrómetro de Lippmann.
En el siglo XIX, los científicos ya sabían que el corazón producía electricidad. La actividad eléctrica del latido cardíaco fue descubierta por Kolliker y Mueller en 1856. El primero en estudiar el corazón desde el punto de vista eléctrico de forma organizada fue Augustus Waller en Londres. Aunque al principio no veía muchas aplicaciones prácticas a su trabajo, todo cambió cuando Willem Einthoven, en los Países Bajos, inventó el galvanómetro de cuerda. Este aparato era mucho más preciso que los anteriores. Einthoven le puso nombres (P, Q, R, S y T) a las diferentes partes del registro eléctrico y describió cómo se veían muchas enfermedades del corazón en el ECG. Por su descubrimiento, recibió el Premio Nobel de Fisiología o Medicina en 1924.
La primera máquina de Einthoven fue fabricada en 1911. Desde entonces, el electrocardiógrafo se ha vuelto una herramienta esencial en la medicina moderna. Ha evolucionado de ser un aparato enorme a un sistema electrónico compacto que incluso puede interpretar los resultados con ayuda de computadoras.
La electricidad en tu corazón
Tu corazón tiene cuatro cámaras: dos aurículas (arriba) y dos ventrículos (abajo), uno a la izquierda y otro a la derecha. La aurícula derecha recibe la sangre del cuerpo y la envía al ventrículo derecho, que la bombea a los pulmones. Allí, la sangre toma oxígeno y libera dióxido de carbono. Luego, la sangre oxigenada va a la aurícula izquierda, de ahí al ventrículo izquierdo, y este la bombea a todo el cuerpo. Así se cierra el ciclo cardíaco.
Para que el corazón se contraiga de forma coordinada, tiene un sistema eléctrico especial. Este sistema está formado por fibras de músculo cardíaco que generan y transmiten impulsos eléctricos. Aunque el corazón está conectado a tu sistema nervioso autónomo, puede latir por sí solo, incluso si se desconecta de los nervios, porque su sistema eléctrico es "autoexcitable". Por eso, un corazón puede seguir latiendo fuera del cuerpo por un tiempo, como cuando se prepara para un trasplante.
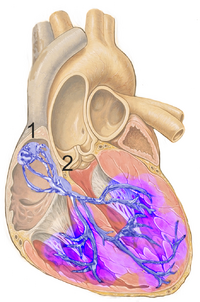
El sistema eléctrico del corazón comienza en el nódulo sinoauricular (o sinusal). Desde allí, el impulso eléctrico viaja de las aurículas a los ventrículos. Para lograrlo, pasa por el nódulo auriculoventricular, el haz de His (con sus ramas derecha e izquierda) y las Fibras de Purkinje.
El cuerpo humano produce muchas señales eléctricas debido a la actividad química en los nervios y músculos. El corazón produce un patrón de cambios de voltaje muy característico. Registrar y analizar estas señales eléctricas es muy importante para la medicina y la investigación. Cada célula del corazón es como una pequeña batería que genera voltaje.
Un electrocardiograma (ECG) es una prueba sencilla y no invasiva para evaluar el estado del corazón. Se usa para revisar el sistema eléctrico del corazón, el músculo cardíaco y, de forma indirecta, qué tan bien bombea sangre. También puede detectar ritmos anormales causados por daños en el tejido eléctrico o por otros problemas no relacionados con el corazón. El ECG es un dibujo de la actividad eléctrica del músculo cardíaco, así que un electrocardiógrafo es como un voltímetro que registra estos cambios.
¿Cómo se activan las células del corazón?
En el corazón hay tres tipos de células con funciones diferentes:
- Las células contráctiles: Son las que hacen que el músculo del corazón se contraiga. Hay células contráctiles en las aurículas y en los ventrículos.
- Las células especializadas: Son las que generan y conducen los impulsos eléctricos. Se encuentran en los nódulos sinusal y atrio-ventricular, el haz de His y las células de Purkinje.
- Las células endocrinas: Producen una sustancia que ayuda a controlar la presión arterial.
Las células del corazón tienen tres propiedades importantes:
- Automatismo: Pueden generar su propio impulso eléctrico. El nódulo sinoauricular es el que genera más impulsos, actuando como el "marcapasos" natural del corazón. Si este falla, el nódulo AV toma el control.
- Excitabilidad: Es la capacidad de responder a un impulso eléctrico. Las células especializadas generan impulsos, mientras que las contráctiles son estimuladas por los impulsos de las células cercanas.
- Conducción: Es la capacidad de transmitir un impulso eléctrico a las células vecinas. La velocidad de conducción varía en diferentes partes del corazón:
* Aurículas: 1-2 metros por segundo. * Nódulo AV: 0.02-0.05 metros por segundo (más lento). * Sistema His-Purkinje: 1.5-3.5 metros por segundo (muy rápido). * Ventrículos: 0.4 metros por segundo.
¿Cómo se activan las células?
Cuando el corazón está en reposo, en la diástole eléctrica, hay un equilibrio de cargas eléctricas dentro y fuera de las células. Fuera hay más cargas positivas (iones sodio y calcio) y dentro hay más cargas negativas. Esta diferencia crea un "voltaje" llamado potencial de reposo. Se mantiene gracias a la membrana de la célula y a unas "bombas" que mueven los iones (partículas con carga eléctrica) usando energía.
Las células del sistema eléctrico del corazón se activan solas, cambiando el paso de iones como el sodio, potasio y calcio. Esto genera un impulso eléctrico.
Durante la fase de despolarización (cuando la célula se activa), las células del corazón pierden cargas positivas por fuera y las ganan por dentro. Esto hace que el exterior de la célula sea más negativo y el interior más positivo.
Después de activarse, las células se "recargan" en la fase de repolarización. Esto ocurre cuando los iones de potasio salen de la célula, volviendo a equilibrar las cargas. Al final de esta fase, el corazón está listo para el siguiente latido. Para que todo vuelva a la normalidad, unas "bombas" especiales mueven los iones a sus lugares originales. Si estas bombas no funcionan bien, por ejemplo, por falta de oxígeno o por ciertos medicamentos, la célula puede tener problemas.
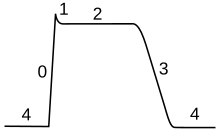
En resumen, hay cinco fases en la actividad eléctrica de una célula cardíaca:
- Fase 0: Activación rápida, entran iones de sodio y calcio.
- Fase 1: Repolarización breve, salen iones de potasio.
- Fase 2: Meseta, un equilibrio entre la salida de potasio y la entrada de calcio.
- Fase 3: Repolarización, salen muchos iones de potasio.
- Fase 4: Equilibrio, las bombas de iones restauran el balance.
Así, durante el reposo (diástole), el exterior de las células tiene cargas positivas. Durante la contracción (sístole), el exterior es más negativo. Estas variaciones de voltaje son las que detecta el electrocardiógrafo.
El sistema eléctrico del corazón
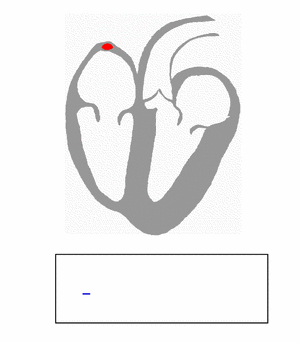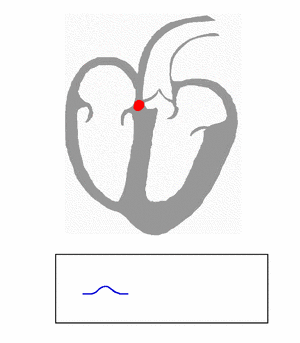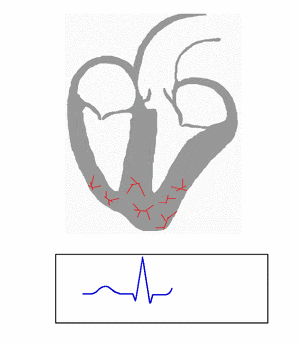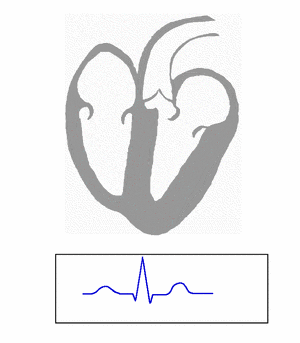
El impulso del corazón nace en el nódulo sinusal, también llamado Sinoauricular (S.A.), que está en la parte superior derecha de la aurícula derecha. Este nódulo es el "marcapasos" principal del corazón.
Desde el nódulo sinusal, el impulso eléctrico se extiende por las aurículas a través de unas "vías" especiales, haciendo que las aurículas se activen y se contraigan. En adultos sanos, el nódulo sinusal envía unos 60 impulsos por minuto, lo que da un ritmo cardíaco normal.
La onda eléctrica llega luego al nódulo auriculoventricular (AV), que es más pequeño y está en la parte inferior de la aurícula derecha. Aquí, la onda eléctrica se detiene por un momento (aproximadamente 0.1 segundos).
Después, el impulso viaja por un grupo de fibras llamado haz de His. Este haz se divide en ramas derecha e izquierda, y estas a su vez se ramifican en las fibras de Purkinje. A través de estas fibras, el impulso eléctrico se distribuye rápidamente a los ventrículos, haciendo que se contraigan.
En la mayoría de los casos, las células del sistema eléctrico del corazón reciben sangre de la arteria coronaria derecha. Por eso, si esta arteria tiene un problema, puede afectar rápidamente la actividad del corazón.
¿Cómo se activa el corazón paso a paso?
El impulso eléctrico que nace en el nódulo sinusal se transmite por todo el corazón, desde las células de las aurículas hasta las de los ventrículos.
Primero, el impulso activa las aurículas, empezando por la aurícula derecha y moviéndose en sentido contrario a las agujas del reloj, hasta llegar a la aurícula izquierda.
Luego, la onda de activación llega al nódulo AV y se propaga lentamente en su parte superior. Al llegar a la parte final del nódulo, la onda se acelera y entra en el haz de His, continuando por sus dos ramas (izquierda y derecha). La activación de los ventrículos comienza al mismo tiempo en tres puntos. Una vez que empieza, se activa la gran masa muscular de los ventrículos izquierdo y derecho. La activación termina en las zonas con menos fibras de Purkinje.
La "recarga" eléctrica (repolarización) siempre comienza en las partes del músculo cardíaco que reciben más sangre y termina en las que reciben menos.
Las "fotos" del ECG
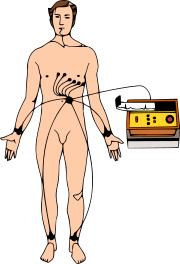
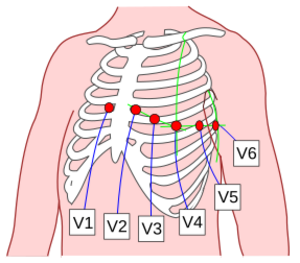
En un electrocardiograma, las "derivaciones" son como diferentes "fotos" de la actividad eléctrica del corazón, tomadas desde distintos ángulos. Para hacer un ECG, se colocan electrodos (pequeños parches) en el cuerpo del paciente, sujetándolos con cintas. Estos electrodos se conectan a la máquina con cables.
¿Dónde se colocan los electrodos?
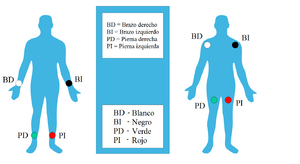
Para un ECG estándar de 12 derivaciones, se usan diez electrodos. Aquí te decimos dónde se colocan:
| Nombre del electrodo | Localización del electrodo |
|---|---|
| BD | En el brazo derecho, evitando los huesos que sobresalen. |
| BI | En el mismo lugar que BD, pero en el brazo izquierdo. |
| PD | En la pierna derecha, evitando los huesos que sobresalen. |
| PI | En el mismo lugar que PD, pero en la pierna izquierda. |
| V1 | En el tercer o cuarto espacio entre las costillas (entre la costilla 3 y 5) a la derecha del esternón (hueso central del pecho). |
| V2 | En el "cuarto" espacio entre las costillas (entre la costilla 4 y 5) a la izquierda del esternón. |
| V3 | Entre V2 y V4. |
| V4 | En el quinto espacio entre las costillas (entre la costilla 5 y 6), en la línea imaginaria que baja desde la mitad de la clavícula. |
| V5 | En la misma línea horizontal que V4, pero en la línea imaginaria que baja desde la parte delantera de la axila. |
| V6 | En la misma línea horizontal que V4 y V5, pero en la línea imaginaria que baja desde el centro de la axila. |
Tipos de derivaciones
El ECG mide la diferencia de voltaje entre varios puntos del cuerpo. Las derivaciones I, II y III son "periféricas" y miden la diferencia de voltaje entre los electrodos de los brazos y las piernas:
- La derivación I mide entre el brazo derecho y el izquierdo.
- La derivación II, entre el brazo derecho y la pierna izquierda.
- La derivación III, entre el brazo izquierdo y la pierna izquierda.
Estos electrodos forman un triángulo imaginario llamado el triángulo de Einthoven. A partir de estos puntos, se crea un punto imaginario en el centro del pecho, llamado el terminal central de Wilson. Estas tres derivaciones son "bipolares", lo que significa que tienen un polo positivo y uno negativo.
Las otras nueve derivaciones miden la diferencia de voltaje entre el punto imaginario "V" (el terminal central de Wilson) y cada uno de los electrodos. Estas son "unipolares", porque aunque tienen dos polos, el polo negativo "V" es una combinación de señales de varios electrodos. Así tenemos las derivaciones periféricas aumentadas (aVR, aVL y aVF) y las seis derivaciones precordiales (V1-6).
Las derivaciones periféricas aumentadas (aVR, aVL y aVF) se obtienen de los mismos electrodos que las derivaciones I, II y III, pero "ven" el corazón desde ángulos diferentes. Se "aumentan" porque la señal sería muy pequeña si no se hiciera así.
- La derivación aVR tiene el electrodo positivo en el brazo derecho.
- La derivación aVL tiene el electrodo positivo en el brazo izquierdo.
- La derivación aVF tiene el electrodo positivo en la pierna izquierda.
Los electrodos para las derivaciones precordiales (V1 a V6) se colocan directamente sobre el pecho. Como están cerca del corazón, no necesitan ser "aumentadas". Estas derivaciones ven la actividad eléctrica del corazón en un "plano horizontal".
En total, hay doce derivaciones. Cada una registra información de partes específicas del corazón:
- Las derivaciones inferiores (III y aVF) ven la parte inferior del corazón.
- Las derivaciones laterales (I, II, aVL, V5 y V6) ven la parte lateral del corazón.
- Las derivaciones anteriores (V1 a V6) ven la parte frontal del corazón.
- La derivación aVR rara vez se usa para diagnóstico, pero ayuda a saber si los electrodos se colocaron correctamente.
Entender cómo se mueven las señales eléctricas (vectores) en el corazón es importante para el diagnóstico. El ventrículo derecho tiene menos músculo, por lo que sus cambios son más difíciles de ver en el ECG que los del ventrículo izquierdo.
A veces, los cables de los electrodos se colocan mal, lo que puede dar un resultado incorrecto en el ECG. Esto puede hacer que parezca que hay problemas en el ritmo cardíaco o en la conducción eléctrica, o incluso ocultar o simular problemas graves. Se calcula que los errores en la colocación ocurren entre el 0.4% y el 4% de los ECG.
El ECG normal
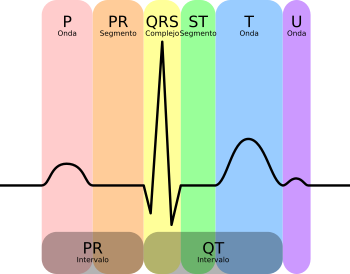
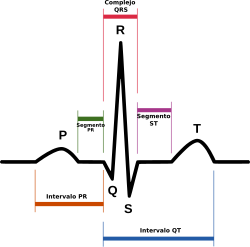
Un ECG normal muestra un patrón típico con una onda P, un complejo QRS y una onda T. A veces se ve una pequeña onda U, pero no siempre. Estas son las señales eléctricas. No hay que confundirlas con los eventos "mecánicos" del corazón, es decir, la contracción y relajación de sus cámaras. La contracción de los ventrículos (sístole) empieza justo después del complejo QRS y termina antes de la onda T. La relajación y llenado de los ventrículos (diástole) empieza después de la sístole y coincide con la contracción de las aurículas, justo después de la onda P.
El eje eléctrico
El eje eléctrico es la dirección principal del impulso eléctrico que viaja por el corazón. Normalmente, se dirige hacia abajo y a la izquierda. En personas mayores, embarazadas o con sobrepeso, puede desviarse un poco hacia arriba y a la izquierda. Una desviación muy grande es anormal y puede indicar un problema en la conducción eléctrica del corazón o un agrandamiento de alguna de sus partes. También podría indicar una condición muy rara donde el corazón está orientado al revés.
Hay varias maneras de calcular el eje eléctrico. Una forma rápida es mirar las ondas I y aVF. Si ambas son positivas, el eje es normal. Si I es positiva y aVF es negativa, el eje está desviado a la izquierda. Si aVF es positiva y I es negativa, el eje está desviado a la derecha. Si ambas son negativas, la desviación es extrema.
Onda P
La onda P es la señal eléctrica que muestra la activación de las aurículas. Es el resultado de la activación de la aurícula derecha (al principio de la onda P) y de la izquierda (al final). La "recarga" de la onda P no se ve en el ECG normal porque el complejo QRS la "tapa". Para que una onda P sea normal (que venga del nódulo sinusal), debe cumplir ciertas características:
- No debe ser más alta de 0.25 milivoltios. Si es más alta, puede indicar un agrandamiento de la aurícula derecha.
- Su duración no debe ser mayor de 0.11 segundos en adultos y 0.07-0.09 segundos en niños. Si es más larga, puede indicar un agrandamiento de las aurículas.
- Debe ser redondeada, suave y simétrica.
- Siempre debe aparecer antes del complejo QRS.
Complejo QRS
El complejo QRS representa la corriente eléctrica de activación de los ventrículos y marca el inicio de su contracción. Esta contracción es mucho más fuerte que la de las aurículas y afecta a una masa muscular mayor, lo que produce una gran señal en el ECG.
La onda Q, si está presente, es una pequeña corriente que viaja a través de la pared que divide los ventrículos. Si la onda Q es demasiado ancha y profunda, no es normal y puede indicar un infarto de miocardio (un ataque al corazón).
Las ondas R y S muestran la contracción del músculo del corazón. Si el complejo QRS es anormal (por ejemplo, muy ancho), puede indicar problemas en la conducción eléctrica, ritmos cardíacos rápidos o agrandamiento de los ventrículos. En algunas condiciones, los complejos pueden ser pequeños.
Su duración normal es de 60 a 120 milisegundos. Cuando está completo, el complejo QRS tiene tres partes, nombradas por Willem Einthoven:
- Onda Q: Es la primera onda negativa antes de la onda R.
- Onda R: Es la primera onda positiva y la más grande del complejo QRS.
- Onda S: Es cualquier onda negativa que aparece después de la onda R.
Onda T
La onda T representa la "recarga" eléctrica (repolarización) de los ventrículos. Durante la formación del complejo QRS, también ocurre la repolarización de las aurículas, pero no se ve en el ECG normal porque la señal del QRS es mucho más grande. Las células del músculo cardíaco son como resortes cargados; un pequeño impulso las activa, se contraen y luego se "recargan" (repolarización).
En la mayoría de las derivaciones, la onda T es positiva. Si las ondas T son negativas, puede ser un signo de enfermedad, aunque en algunas derivaciones o en ciertas personas, una onda T invertida es normal.
El segmento ST conecta el complejo QRS y la onda T. Si está más bajo de lo normal, puede indicar falta de oxígeno en el corazón. Si está más alto, puede indicar un ataque al corazón.
Su duración es de aproximadamente 0.20 segundos o menos y mide entre 0.2 y 0.3 milivoltios.
Medidas importantes del ECG
Intervalo P-Q
El intervalo P-Q es el tiempo que pasa desde el inicio de la onda P (cuando las aurículas empiezan a activarse) hasta el inicio del complejo QRS (cuando los ventrículos empiezan a activarse). En resumen, es el tiempo que tarda el impulso en viajar de las aurículas a los ventrículos.
Intervalo QT
El intervalo QT representa la contracción y "recarga" eléctrica de los ventrículos. Se mide desde el principio del complejo QRS hasta el final de la onda T. Este intervalo es importante para diagnosticar síndromes de QT largo o QT corto, que son condiciones donde el corazón se "recarga" demasiado lento o demasiado rápido. Su duración varía con la frecuencia cardíaca, y existen fórmulas para corregirlo.
Medidas del intervalo QT
El valor normal del intervalo QT está entre 0.30 y 0.44 segundos (0.45 en mujeres). Hay diferentes formas de medirlo. Una de las más usadas es la fórmula de Bazett, publicada en 1920: 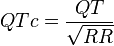
Donde QTc es el intervalo QT corregido para la frecuencia cardíaca, y RR es el tiempo entre el inicio de un complejo QRS y el siguiente, medido en segundos. Sin embargo, esta fórmula puede ser imprecisa.
Un método más exacto fue desarrollado por el Dr. Pentti Rautaharju: 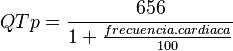 .
.
Problemas con el intervalo QT
Tanto un intervalo QT demasiado largo como demasiado corto pueden indicar problemas en los ventrículos o desequilibrios de minerales en el cuerpo, como el potasio.
Frecuencia cardíaca
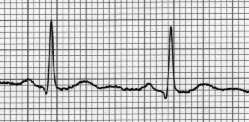
La frecuencia cardíaca (cuántas veces late tu corazón por minuto) se puede calcular a partir del ECG. Una forma sencilla, si el ritmo es regular, es la "regla de los 300": divide 300 entre el número de cuadros grandes que hay entre una onda R y la siguiente. Por ejemplo, si hay 2.4 cuadros grandes entre dos ondas R, la frecuencia cardíaca es 300 / 2.4 = 125 latidos por minuto.
¿Para qué se usa el ECG?
El ECG tiene muchos usos importantes:
- Ayuda a saber si el corazón funciona normalmente o si tiene problemas, como latidos extra o saltos (llamados arritmias).
- Puede indicar si hay bloqueos en las arterias del corazón (durante o después de un ataque al corazón).
- Sirve para detectar desequilibrios de minerales como el potasio, sodio, calcio o magnesio.
- Permite encontrar problemas en el sistema de conducción eléctrica del corazón.
- Muestra la condición física de una persona durante una prueba de esfuerzo (cuando se hace ejercicio).
- Da información sobre el tamaño y la forma del corazón (por ejemplo, si una parte está agrandada).
- Indica la actividad eléctrica del músculo cardíaco.
Ritmos cardíacos rápidos (Taquiarritmias)
Las taquiarritmias son condiciones en las que el corazón late demasiado rápido. El electrocardiograma puede ayudar a diagnosticarlas. Se clasifican así:
- Arritmia fisiológica (normal).
- Taquicardia auricular (latidos rápidos en las aurículas).
- Taquicardia ventricular (latidos rápidos en los ventrículos).
- Flutter (aleteo) auricular (aurículas laten muy rápido pero de forma organizada).
- Flutter (aleteo) ventricular (ventrículos laten muy rápido pero de forma organizada).
- Fibrilación auricular (aurículas laten muy rápido y de forma desorganizada).
- Fibrilación ventricular (ventrículos laten muy rápido y de forma desorganizada).
Para clasificar estas arritmias, se usa la frecuencia cardíaca. Una frecuencia cardíaca normal es de 60 a 100 latidos por minuto.
- Si la frecuencia es de 150 a 250 latidos por minuto, se llama taquicardia. El corazón late muy rápido, pero sigue bombeando sangre, aunque esto puede subir la presión arterial.
- Si la frecuencia de los impulsos eléctricos es de 250 a 350 por minuto, se considera un flutter o aleteo. En este caso, el corazón puede no tener tiempo suficiente para contraerse y relajarse completamente entre cada impulso. Por eso, la frecuencia de latidos (lo que sientes en el pulso) puede ser normal, aunque la actividad eléctrica sea muy rápida.
- Finalmente, las fibrilaciones son cuando los impulsos eléctricos son de 350 a 450 por minuto. Aquí, la frecuencia es tan alta que el músculo cardíaco está casi siempre contraído y no puede bombear sangre. En este caso, la persona no tiene pulso y se dice que está en "paro cardiaco". La acción inmediata para ayudar a la persona es usar un desfibrilador para darle una descarga eléctrica y reiniciar el ritmo normal del corazón.
La arritmia fisiológica no es un problema de salud. Es un fenómeno normal donde la frecuencia cardíaca cambia con la respiración. Cuando inspiras profundamente, el corazón late un poco más rápido, y cuando espiras, se ralentiza. Esto es útil para que tu cuerpo se adapte a las necesidades de oxígeno, por ejemplo, durante el ejercicio o el reposo.
|
Véase también
- Cardiología
- Diagrama de Wiggers
- Monitor Holter
- Ergometría
- Onda épsilon