Narcolepsia para niños
Datos para niños Narcolepsia |
||
|---|---|---|
| Especialidad | neurología | |
| Síntomas | Somnolencia diurna excesiva , episodios de sueño involuntarios, pérdida repentina de fuerza muscular , alucinaciones. | |
| Causas | Desconocidas | |
| Tratamiento | Siestas cortas regulares, higiene del sueño. | |
| Sinónimos | ||
| Síndrome de narcolepsia-cataplejía. Síndrome de Gelineau. Epilepsia del sueño. |
||
La narcolepsia (en griego antiguo: νάρκης λῆψις [narkes lepsis] ‘ataque de torpor’), también conocida como síndrome de Gelineau, es una enfermedad de etiología desconocida aún, cuya prevalencia en la población es muy baja. Se caracteriza por la presencia de exceso de somnolencia irresistible durante el día.
Existen 2 tipos de narcolepsia:
- Narcolepsia tipo 1 (o narcolepsia con cataplejía: pérdida repentina de tono muscular).
- Narcolepsia tipo 2 (o narcolepsia sin cataplejía).
Los estudios recientes apuntan a que la narcolepsia tipo 1 se debe a unos bajos niveles en el organismo de una sustancia llamada Orexina (también llamada Hipocretina), responsable, entre otras cosas, de regular los ciclos de sueño y vigilia.
Puede acompañarse de otros síntomas: alucinaciones hipnagógicas (visiones fugaces en la transición vigilia-sueño) o hipnopómpicas (transición sueño-vigilia) y parálisis del sueño.
De acuerdo con estudios epidemiológicos, la prevalencia de este trastorno neurológico del sueño en la población adulta se encuentra entre un 0,02 y un 0,16 %, aunque se estima que un alto porcentaje de la población sufre la enfermedad y aún no ha sido diagnosticado. Afecta de forma similar a hombres y a mujeres y la media de tiempo transcurrido entre el inicio de los síntomas y el diagnóstico se sitúa entre los 10 y los 15 años.
Contenido
Criterios diagnósticos
Clásicamente, el diagnóstico de narcolepsia requería la presencia de la tétrada narcoléptica, formada por:
- Excesiva somnolencia diurna
- Cataplejía
- Alucinaciones hipnagógicas y/o hipnopómpicas
- Parálisis del sueño
Los últimos tres síntomas son manifestaciones de una regulación anómala del sueño REM (rapid eye movement, en español: movimiento ocular rápido) que es inherente al síndrome. Todos los pacientes con narcolepsia presentan una somnolencia diurna verificable de forma objetiva, aunque los otros tres síntomas aparecen de forma variable. Sólo un 10% de los pacientes narcolépticos presenta la tétrada sintomática completa.
El 80 % de los enfermos presentan cataplejía en algún grado, y un porcentaje menor presentan alucinaciones hipnagógicas, parálisis del sueño o ambas. Otros síntomas asociados pueden ser útiles para el diagnóstico, aunque carecen de especificidad. Los antecedentes de conducta automática durante el despertar (un estado de trance durante el cual persisten las conductas motoras sencillas) permiten corroborar la presencia de somnolencia diurna, aunque no tienen especificidad mayor. Los pacientes con narcolepsia señalan con frecuencia una interrupción grave del sueño nocturno.
Los antecedentes familiares son importantes para la valoración de un paciente con somnolencia diurna excesiva. La observación cuidadosa de los hijos y hermanos de los pacientes con narcolepsia, sobre todo de los que tienen edad típica de inicio (segundo decenio de vida), puede permitir un diagnóstico rápido.
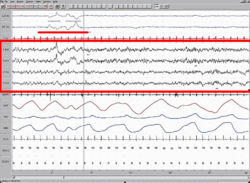
El diagnóstico de narcolepsia en un enfermo con antecedentes sugestivos depende de: 1) la verificación objetiva de la somnolencia diurna excesiva utilizando el test de latencia múltiple del sueño (TLMS) tras el registro de sueño nocturno, y 2) la comprobación de una regulación anómala del sueño REM demostrada con comienzo del sueño REM en los primeros diez minutos del comienzo del sueño, ya sea durante el registro nocturno, o bien mediante una o más determinaciones del TLMS.
Inmunogenética: asociación MHC-narcolepsia
El carácter genético de la narcolepsia ya se intuyó desde la primera observación de Westphal en 1877, pues la madre de su paciente padecía los mismos problemas que el hijo. La causa de esta enfermedad es desconocida, aunque todos los pacientes estudiados presentan haplotipos HLA específicos, lo que sugiere un origen genético. La narcolepsia aparece con la misma frecuencia en ambos sexos; algunos pacientes tienen antecedentes familiares del trastorno. Se ha reconocido un vínculo significativo entre este y alelos específicos del hormona concentradora de melanina (MHC). Se observa una asociación especialmente fuerte con HLA-DR2, es decir, con el alelo 2 del locus HLA-DR. Los individuos con el marcador DRB1*1501 (alelo más específico del antígeno DR2) tienen una probabilidad de desarrollar la enfermedad muy superior a la de los que carecen del mismo: se ha establecido que tal probabilidad es cien veces mayor en las personas con DR2 respecto de aquellas sin DR2 (riesgo relativo aproximado). Más recientemente, las investigaciones se han centrado en otros alelos específicos de HLA (sobre todo, DQB1*0602 y DQA1*0102), los cuales también predisponen para la enfermedad (y lo hacen en forma más significativa que DR2).
Asimismo, se han reportado hallazgos consistentes con un patrón de herencia dominante (con penetrancia incompleta) de un hipotético gen de susceptibilidad para la enfermedad. Se han señalado, en particular, tres loci del mapa genético asociados con la narcolepsia:
- En 21q22.3 — NLC1A, Narcolepsy candidate region gene 1A.
- En 17q21 — HCRT, OX Hypocretin.
- En 4p13-q21 — NRCLP2 Narcolepsy 2.
Con todo, la verdadera causa de la enfermedad sigue sin conocerse, y se piensa que deben intervenir otros factores. La homocigosidad para el alelo DQB1*0602 aumentaría la susceptibilidad para padecer la enfermedad pero no su gravedad. Tampoco se ha podido verificar para este trastorno un comportamiento fisiopatológico similar al de las enfermedades autoinmunes clásicas, pese a que éstas se asocien menos al HLA que la propia narcolepsia.
Fisiopatología
Normalmente, cuando un individuo está despierto, las ondas cerebrales muestran un ritmo regular. Cuando una persona duerme, éstas se vuelven más lentas y menos regulares. Este estado se llama sueño sin movimiento ocular rápido (non-rapid eye movement o NREM sleep). Después de más o menos una hora de sueño NREM, las ondas cerebrales comienzan a mostrar un patrón más activo nuevamente, aun cuando la persona se encuentra en sueño profundo. Este estado de sueño, llamado de movimiento ocular rápido (rapid eye movement o REM), es cuando los sueños ocurren.
En la narcolepsia, el orden y longitud de los periodos de sueño NREM y REM están perturbados, con el sueño REM ocurriendo al inicio del sueño en lugar de que sea después de un periodo NREM. Por ende, la narcolepsia es un desorden en el que el sueño REM ocurre en momentos anormales. Además, algunos de los aspectos de sueño REM que normalmente ocurren sólo durante el sueño (falta de control muscular, parálisis de sueño, y sueños vívidos) ocurren en otros momentos en las personas con narcolepsia. Por ejemplo, la falta de control muscular ocurriría durante el estado de alerta en un episodio catapléjico. Los sueños vívidos ocurrirían mientras se comienza a dormir o al despertar.
En la narcolepsia, el cerebro no pasa por fases normales de somnolencia y sueño profundo sino que se va directamente (y sale de) sueño REM. Esto lleva aparejadas varias consecuencias:
- El sueño nocturno no incluye suficiente sueño profundo, así que el cerebro trata de compensar ese déficit durante el día.
- Los narcolépticos caen rápidamente en lo que parece un sueño muy profundo.
- Despiertan súbitamente y se pueden encontrar desorientados. Tienen sueños muy vívidos, que comúnmente recuerdan.
Véase también
 En inglés: Narcolepsy Facts for Kids
En inglés: Narcolepsy Facts for Kids
- Metilfenidato
- Modafinilo
- Parálisis del sueño
- Clasificación internacional de los trastornos del sueño