Médula espinal para niños
La médula espinal es una parte muy importante de nuestro sistema nervioso. Es como un cable largo y cilíndrico que se encuentra dentro de la columna vertebral, que es el conjunto de huesos que protegen nuestra espalda. Su trabajo principal es llevar mensajes nerviosos entre el cerebro y el resto del cuerpo.
La médula espinal tiene dos funciones básicas:
- Recibir información: Lleva las sensaciones (como el tacto, el dolor o la temperatura) desde el tronco, el cuello y las extremidades hacia el cerebro.
- Enviar órdenes: Transmite las instrucciones del cerebro a los órganos y músculos para que realicen acciones, como mover un brazo o una pierna.
Datos para niños Médula espinal |
||
|---|---|---|
 |
||
| Nombre y clasificación | ||
| Latín | [TA]: medulla spinalis | |
| TA | A14.1.02.001 | |
| Información anatómica | ||
| Sistema | Nervioso (SNC) | |
| Arteria |
Arteria espinal anterior Arteria espinal posterior Arterias radiculares cervicales, torácicas, lumbares y sacras. Arteria segmentaria mayor anterior o de Adamkiewicz. |
|
| Precursor | Tubo neural | |
|
|
||
Contenido
¿Cómo es la médula espinal por fuera?
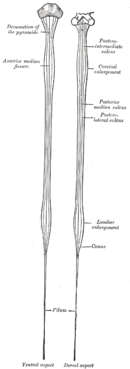
La médula espinal es el tejido nervioso más largo del cuerpo humano. Las prolongaciones de sus neuronas, llamadas axones, pueden medir hasta un metro. Pesa unos 30 gramos y mide aproximadamente 45 cm en hombres y 42 cm en mujeres. Se encuentra dentro de un canal formado por las vértebras, llamado conducto raquídeo.
La médula espinal tiene una forma cilíndrica en algunas partes y más ovalada en otras. Casi el 80% de las personas tienen una médula espinal ligeramente asimétrica, siendo el lado derecho a menudo un poco más grande.
Partes y divisiones externas
La médula espinal tiene diferentes lados y surcos:
- Una cara anterior (delantera) con un surco en el medio.
- Dos bordes laterales (a los lados).
- Una cara posterior (trasera) con un surco en el medio.
Estos surcos son importantes porque por ellos salen las raíces de los nervios raquídeos, que son los que conectan la médula con el resto del cuerpo.
La médula espinal tiene dos zonas más gruesas:
- Engrosamiento cervical: Se encuentra en la parte del cuello (desde la vértebra C4 hasta la T1). Aquí nacen los nervios que controlan los brazos y las manos.
- Engrosamiento lumbosacro: Está en la parte baja de la espalda (desde la vértebra L1 hasta la S3). De aquí salen los nervios que controlan las piernas y los pies.
En su parte inferior, la médula se hace más delgada y termina en una punta llamada cono terminal.
Las capas protectoras de la médula espinal
La médula espinal está protegida por tres membranas llamadas meninges, que la envuelven como capas:
- Piamadre: Es la capa más interna y delgada, que está pegada directamente a la médula.
- Aracnoides: Es la capa intermedia, que parece una telaraña fina. Entre la piamadre y la aracnoides hay un espacio lleno de líquido cefalorraquídeo, que protege la médula de golpes.
- Duramadre: Es la capa más externa, fibrosa y resistente.
Estas capas ayudan a mantener la médula espinal segura y en su lugar.
¿Cómo es la médula espinal por dentro?
Si cortamos la médula espinal y la miramos por dentro, veremos dos tipos de tejido:
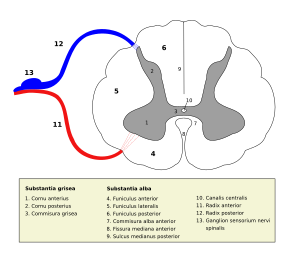
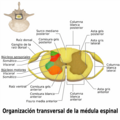
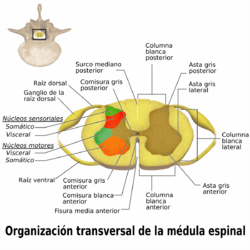
- Sustancia gris: Tiene forma de "H" o de mariposa y está en el centro. Está compuesta principalmente por los cuerpos de las neuronas.
- Sustancia blanca: Rodea la sustancia gris. Está formada principalmente por las prolongaciones de las neuronas (los axones) que transportan la información.
La sustancia gris
La forma de "H" de la sustancia gris tiene unas prolongaciones llamadas "astas":
- Astas posteriores: Reciben la información de las sensaciones que vienen del cuerpo.
- Astas anteriores: Contienen las neuronas que envían las órdenes para el movimiento a los músculos.
- Astas laterales: Solo se encuentran en algunas partes de la médula (en el tórax y la parte superior del abdomen) y contienen neuronas que controlan funciones internas del cuerpo.
En el centro de la sustancia gris hay un pequeño canal llamado conducto ependimario, que es un resto de cómo se formó la médula espinal.
La sustancia blanca
La sustancia blanca rodea la sustancia gris y está formada por muchos grupos de fibras nerviosas. Estas fibras son como "caminos" que llevan la información de un lugar a otro. Se divide en tres grandes regiones:
- Cordón posterior: Lleva información sobre el tacto fino, la presión y la posición del cuerpo.
- Cordón lateral: Contiene caminos que llevan información sobre el dolor, la temperatura y el tacto más general. También tiene caminos que envían órdenes para el movimiento.
- Cordón anterior: Lleva información sobre el tacto y la presión, y también envía órdenes para el movimiento y los reflejos.
¿Qué pasa si la médula espinal se lesiona?
Una lesión en la médula espinal puede causar varios problemas, ya que interrumpe la comunicación entre el cerebro y el cuerpo. Algunos de los síntomas pueden ser:
- Dificultad para mover los músculos del tronco, el cuello o las extremidades.
- Pérdida de la capacidad de sentir en algunas partes del cuerpo.
- Problemas para controlar la vejiga o el intestino.
- Alteraciones en la presión arterial o el ritmo cardíaco.
La gravedad de los síntomas depende de qué tan grave sea el daño. Una lesión puede ser "completa" si se pierden todas las funciones por debajo del nivel de la lesión, o "incompleta" si se mantienen algunas funciones.
Causas y tratamiento de las lesiones
Las lesiones en la médula espinal pueden ser causadas por accidentes, caídas o incluso por problemas en los huesos de la columna que presionan la médula. Mantener una buena postura es importante para la salud de la columna.
Si la lesión es grave, a veces se necesita una cirugía para estabilizar la columna vertebral. Si el daño afecta a los nervios, el tratamiento se enfoca en ayudar a la persona a recuperar la mayor independencia posible, con la ayuda de profesionales de la salud.
La médula espinal es una parte vital de nuestro Sistema Nervioso Central, trabajando junto al cerebro para que podamos sentir, movernos y funcionar.
Galería de imágenes
Véase también
 En inglés: Spinal cord Facts for Kids
En inglés: Spinal cord Facts for Kids
- Sistema Nervioso Central
- Caja torácica humana