Síndrome de Charcot-Marie-Tooth para niños
Datos para niños Síndrome de Charcot-Marie-Tooth |
||
|---|---|---|
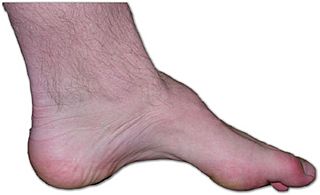 Pie de un paciente con la enfermedad Charcot-Marie-Tooth. La falta de músculo, el arco alto, y signo de martillo, son signos de esta enfermedad genética.
|
||
| Especialidad | Neurología | |
| Síntomas | Pie caído, dedo en martillo, atrofia de los músculos periféricos de la parte inferior de las piernas | |
| Diagnóstico | Pruebas genéticas, estudio de conducción nerviosa o electromiograma | |
| Diagnóstico diferencial | Distrofia muscular | |
| Sinónimos | ||
|
||
La enfermedad de Charcot-Marie-Tooth (CMT) es un grupo de condiciones que afectan los nervios fuera del cerebro y la médula espinal. Estos nervios forman el sistema nervioso periférico. La CMT es una enfermedad hereditaria, lo que significa que se transmite de padres a hijos.
También se le conoce como atrofia muscular peroneal o neuropatía motora y sensorial hereditaria. Generalmente, los primeros signos aparecen entre los 10 y los 20 años. Sin embargo, a veces puede comenzar más tarde, incluso hasta los 60 años.
Contenido
- ¿Cuáles son los síntomas de la enfermedad de Charcot-Marie-Tooth?
- ¿Por qué ocurre la enfermedad de Charcot-Marie-Tooth?
- ¿Cómo se diagnostica la enfermedad de Charcot-Marie-Tooth?
- ¿Cómo se trata la enfermedad de Charcot-Marie-Tooth?
- ¿Cómo evoluciona la enfermedad y cuál es el pronóstico?
- ¿Cuándo se necesita consultar a otros especialistas?
- Tipos de Charcot-Marie-Tooth: CMT1
- Véase también
¿Cuáles son los síntomas de la enfermedad de Charcot-Marie-Tooth?
Los síntomas de la CMT pueden variar entre diferentes familias. Sin embargo, las personas de la misma familia suelen tener síntomas parecidos. La enfermedad suele empezar poco a poco y empeorar lentamente con el tiempo.
Cambios en los pies y piernas
- Los pies pueden tener un arco muy alto (pie cavo).
- Los dedos de los pies pueden doblarse, pareciendo "dedos en martillo".
- Los músculos de las piernas pueden volverse más pequeños, dando a las piernas un aspecto delgado, como "patas de cigüeña".
- A veces, los nervios pueden sentirse más grandes al tacto.
Otros signos y sensaciones
- Puede haber pérdida de sensibilidad en algunas áreas.
- La propiocepción (sentido de la posición del cuerpo) puede verse afectada, lo que dificulta el equilibrio y el caminar.
- Algunas personas sienten hormigueo o dolor, especialmente en etapas avanzadas.
- Las manos también pueden verse afectadas.
- Los reflejos en las rodillas y tobillos pueden estar ausentes.
- Pueden aparecer úlceras en los pies que tardan en sanar.
¿Por qué ocurre la enfermedad de Charcot-Marie-Tooth?
La CMT ocurre debido a problemas en los nervios periféricos. Estos nervios tienen una capa protectora llamada mielina. En la CMT, esta capa se daña y se repara de forma anormal.
La enfermedad es causada por cambios en ciertos genes. En la mayoría de los casos (alrededor del 80%), el problema está en el gen PMP22. Esto sucede cuando hay una copia extra de este gen. También puede deberse a un cambio en el gen MPZ, lo que ocurre en un 5-10% de los casos.
¿Cómo se diagnostica la enfermedad de Charcot-Marie-Tooth?
El diagnóstico de la CMT se basa en varios factores. Los médicos consideran los síntomas, la historia familiar y realizan pruebas especiales.
Pruebas para el diagnóstico
- Estudios de los nervios: Se mide qué tan rápido viajan las señales eléctricas a través de los nervios. Esto ayuda a ver si los nervios están dañados.
- Pruebas genéticas: Se pueden hacer pruebas de sangre para buscar cambios en los genes, como el gen PMP22, que son la causa más común de la CMT. Estas pruebas son muy precisas para confirmar el diagnóstico.
- Biopsia: En algunos casos, se puede tomar una pequeña muestra de músculo o nervio para examinarla.
¿Cómo se trata la enfermedad de Charcot-Marie-Tooth?
Actualmente, no hay una cura para la CMT, pero existen tratamientos para ayudar a manejar los síntomas y mejorar la calidad de vida.
Tratamientos y apoyo
- Fisioterapia: Es muy importante para fortalecer los músculos y prevenir deformidades. Los fisioterapeutas ayudan a mantener la movilidad y el equilibrio.
- Terapia ocupacional: Ayuda a las personas a realizar sus actividades diarias de forma más fácil.
- Ortesis: Son aparatos especiales, como férulas o soportes para los pies, que ayudan a caminar mejor y a estabilizar las articulaciones.
- Cirugía: A veces, la cirugía puede corregir deformidades en los pies y mejorar la estabilidad.
- Asesoramiento genético: Las familias pueden recibir información sobre cómo se hereda la enfermedad y el riesgo de transmitirla.
¿Cómo evoluciona la enfermedad y cuál es el pronóstico?
La CMT suele progresar lentamente. La mayoría de las personas con CMT pueden llevar una vida larga y activa. La discapacidad suele ser leve.
Un pequeño porcentaje de pacientes puede tener más dificultades para caminar en la edad adulta, alrededor de los 60 o 70 años. La fisioterapia es clave para mantener la fuerza muscular y prevenir problemas en las articulaciones.
¿Cuándo se necesita consultar a otros especialistas?
Es importante que las personas con CMT sean atendidas por varios especialistas.
- Ortopedista: Un médico especialista en huesos y articulaciones puede ayudar con las deformidades y recomendar órtesis o cirugía.
- Genetista: Un especialista en genética puede ofrecer asesoramiento genético a la familia.
- Médico de rehabilitación: Este médico ayuda a planificar el seguimiento y el uso de órtesis según las necesidades de cada persona.
Tipos de Charcot-Marie-Tooth: CMT1
La CMT1 es el tipo más común de esta enfermedad. Se caracteriza por problemas en la capa de mielina de los nervios. Esto causa debilidad y atrofia (disminución de tamaño) en los músculos de las extremidades, pérdida de sensibilidad y una velocidad lenta en la conducción nerviosa.
Subtipos de CMT1
- CMT1A: Es el subtipo más frecuente (70-80% de los casos). Se debe a una copia extra del gen PMP22 en el cromosoma 17.
- CMT1B: Representa entre el 5% y el 10% de los casos y es causada por un cambio en el gen MPZ.
- CMT1C: Es menos común (1-2% de los casos) y se relaciona con el gen LITAF.
- CMT1D: También es poco común (menos del 2%) y se asocia con el gen EGR2.
- CMT1E: Menos del 5% de los casos, causada por un cambio específico en el gen PMP22.
Véase también
 En inglés: Charcot–Marie–Tooth disease Facts for Kids
En inglés: Charcot–Marie–Tooth disease Facts for Kids

