Encefalopatía traumática crónica para niños
Datos para niños Encefalopatía traumática crónica |
||
|---|---|---|
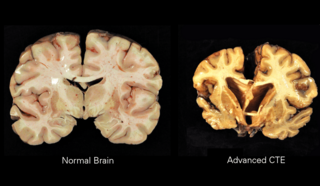 Imagen de encefalopatía traumática crónica
|
||
| Especialidad | neurología medicina deportiva |
|
La encefalopatía crónica traumática (ECT) es una enfermedad del cerebro que se desarrolla principalmente por recibir golpes repetidos en la cabeza. Estos golpes pueden ser fuertes, como una concusión, o más leves, pero constantes. Aunque antes se le conocía como "demencia pugilística" por su relación con el boxeo, ahora sabemos que puede afectar a personas que practican otros deportes de contacto, como el rugby, el fútbol americano, el hockey sobre hielo y las artes marciales. También puede afectar a personas que han estado cerca de explosiones.
Contenido
¿Qué es la Encefalopatía Crónica Traumática?
La ECT es una enfermedad que afecta el cerebro con el tiempo. No aparece de inmediato, sino que se desarrolla años después de que una persona ha sufrido muchos golpes en la cabeza. Estos golpes causan daños que, poco a poco, cambian el funcionamiento del cerebro.
¿Cómo se descubrió la ECT?
Originalmente, esta enfermedad se notó en boxeadores y se llamó "demencia pugilística". Esto se debe a que muchos boxeadores retirados mostraban problemas de memoria y comportamiento. En 1928, un médico llamado Harrison Martland describió los síntomas que aparecían en los boxeadores, llamándolos "punch-drunk" (algo así como "aturdido por los golpes").
Más tarde, en los años 70, los científicos se dieron cuenta de que esta condición no era exclusiva de los boxeadores. Personas de otros deportes o con diferentes tipos de golpes en la cabeza también podían desarrollarla. Por eso, se le cambió el nombre a Encefalopatía Crónica Traumática, que es el término que usamos hoy.
El caso de Mike Webster y el Dr. Bennet Omalu
En la década de 2000, el doctor Bennet Omalu, un patólogo, estudió el cerebro de Mike Webster, un famoso jugador de fútbol americano. Mike había tenido problemas de memoria y comportamiento antes de fallecer. El Dr. Omalu sospechó que Mike podría haber sufrido esta enfermedad. Sus hallazgos fueron muy importantes y ayudaron a que más gente conociera la ECT, especialmente en el mundo del deporte.
¿Quiénes pueden desarrollar ECT?
La ECT se relaciona con los golpes repetidos en la cabeza. Los atletas que practican deportes de contacto tienen un mayor riesgo.
Factores que influyen en el riesgo de ECT
- Golpes repetidos: Cuantas más conmociones cerebrales o golpes en la cabeza reciba una persona, mayor es el riesgo.
- Tipo de deporte: Algunos deportes, como el boxeo o el fútbol americano, implican más golpes en la cabeza.
- Edad: Si los golpes ocurren a una edad temprana, cuando el cerebro aún se está desarrollando, podría haber una mayor vulnerabilidad.
- Genética: Algunas personas pueden tener genes que las hacen más propensas a desarrollar ECT, como el gen APOE ε4.
¿Cuáles son los síntomas de la ECT?
Los síntomas de la ECT suelen aparecer años después de los golpes en la cabeza y pueden empeorar con el tiempo. Se dividen en etapas:
- Primera etapa: Las personas pueden tener cambios de humor o problemas para controlar sus emociones.
- Segunda etapa: Pueden aparecer problemas de memoria, dificultades para relacionarse con otros y comportamientos inusuales. También pueden empezar a mostrar síntomas parecidos a los del Parkinson, como temblores o rigidez.
- Tercera etapa: Los problemas de memoria y pensamiento se vuelven más graves, llegando a afectar la capacidad de la persona para realizar sus actividades diarias. Los síntomas de Parkinson también pueden ser más evidentes, junto con dificultades para hablar o caminar.
Otros síntomas pueden incluir dolores de cabeza constantes, tristeza, mareos, problemas de audición o dificultades con los movimientos musculares. La gravedad de la enfermedad a menudo se relaciona con la cantidad de tiempo que la persona practicó el deporte de contacto y el número de golpes recibidos.
¿Qué le pasa al cerebro con la ECT?
En la ECT, el cerebro sufre cambios. Una de las cosas más importantes que sucede es la acumulación de una proteína llamada Tau.
La proteína Tau y el cerebro
La proteína Tau es normal y ayuda a mantener las células nerviosas estables. Pero cuando hay golpes repetidos en la cabeza, esta proteína puede cambiar y acumularse de forma anormal, formando "ovillos" dentro de las células. Estos ovillos dañan las células nerviosas y hacen que el cerebro no funcione correctamente.
A diferencia de otras enfermedades del cerebro, en la ECT la proteína Tau se acumula de una manera muy específica y en ciertas áreas del cerebro, lo que ayuda a los científicos a distinguirla.
¿Cómo se puede prevenir la ECT?
La mejor manera de prevenir la ECT es evitar los golpes repetidos en la cabeza.
Estrategias de prevención en deportes
- Limitar el contacto: Reducir la cantidad de prácticas o juegos con contacto fuerte en la cabeza.
- Cambiar reglas: Modificar las reglas de los deportes para disminuir la probabilidad de golpes repetidos en la cabeza.
- Mejorar el equipo de protección: Usar cascos y otros protectores que absorban mejor la fuerza de los impactos para reducir el daño al cerebro.
- Evaluación y manejo: Es muy importante que los atletas que reciben golpes en la cabeza sean evaluados por médicos para manejar los efectos y prevenir problemas a largo plazo.
¿Cómo se diagnostica y trata la ECT?
Actualmente, la ECT solo se puede diagnosticar con certeza examinando el cerebro después del fallecimiento de la persona. Sin embargo, los científicos están investigando nuevas formas de detectarla en personas vivas, usando técnicas como la tomografía por emisión de positrones (PET).
El tratamiento para la ECT se enfoca en manejar los síntomas. A medida que aparecen los problemas, los médicos pueden recetar medicamentos o terapias para ayudar a la persona a sentirse mejor y mejorar su calidad de vida.
Véase también


 En inglés:
En inglés: